山を歩きながら 頭痛を考えます
【2024年11月18日】
頭痛と山歩きのページです。
2023年4月から月に2回、頭痛外来を始めることになりました。毎週第2第4水曜日の午後1時30分からです。
2024年は、体調をみながらめまいについて考えていきたいと思います。2024年6月下旬にめまい平衡医学会の研修を受け、その後、WEB試験を受け合格しました。
2024年は、久しぶりに山歩きを楽しめました。5月は四国の東赤石山、笹ヶ峰、7月は北アの針の木岳、8月は北アの船窪小屋、9月奥駆の山上ヶ岳、11月の三嶺-剣山です。あまり長い距離は歩けませんが満足できました。
| 片頭痛の発生メカニズムとCGRPを中心とした薬剤の作用機序--2023-- |
| RCVS | POTS |
| 繰り返す頚部内頚動脈血管攣縮症候群(RCICVS) case report 20例から その深淵をさぐる |
| 群発頭痛病態再考-中途頓挫- |
| めまいを始めてみる |
| 山歩 | 百名山の思い出 |
めまい相談医 エイトマンとなる2024/11/18
2024年7月と8月と2度 北アルプスに入りました。7月は針ノ木岳と蓮華岳、8月は船窪小屋と七倉岳に登りました。2024年は、細かな体調の変化は年齢とともにありますが、北アルプスに短期間に2回も登れるようになり少し体調は回復したようです。まだ縦走はできませんが1泊2日はできるようになりました。
2024年9月の連休も燕岳-餓鬼岳を予定しましたが秋雨前線のため中止し、吉野-山上ヶ岳を歩きました。この山行は奥駆の第1日めに相当します。楽しく往復できました。11月はテン泊で三嶺-剣山の縦走を楽しみました。
今回、めまい相談医の試験に合格し、五稜郭、六文銭、七支の剣を経てエイトマン(脳神経外科専門医、脳卒中専門医、脳血管内治療専門医(返納)、脊髄外科専門医(返納)、頭痛専門医、認知症専門医、リハビリ臨床認定医、めまい相談医)になりました。これを記念してフレンツエル眼鏡を購入しました。
 |  |
| フレンツエル眼鏡をかけてエイトマンに変身 | 日本三大雪渓のひとつ、 針ノ木雪渓を登りました。 |
頭痛診療をとりまく状況2013/04/01-2016/04/01更新-2023/04/02確認
- 頭痛でお悩みの患者様がとても多く、しかも「頭痛ぐらいで」と、家族や職場や学校など周囲の人にその頭痛の悩みを理解してもらえないことも多いようです。
- 医療サイドで、「頭痛ぐらいで」というような傾向がみられました。頭痛を診察する医師、頭痛に対する現在の医療体制や医療制度も同様のようです。
- 市販の鎮痛剤が比較的安価で入手できるため、薬剤使用過多による頭痛の傾向の患者様が多いようです。
- 頭痛で困って実際にどの病院、どのような科を受診すればわからないということもあるようです。
- 頭痛には生命に関わる疾患もたくさんあります。特に突然発症の頭痛は、くも膜下出血などの危険性があり注意が必要です。
- 頭痛の原因には、その他にもたくさんのものがあります。例えば、緑内障による頭痛は眼科領域、急性副鼻腔炎による頭痛は耳鼻咽喉科領域、帯状疱疹による顔面痛や神経痛は皮膚科や麻酔科領域など、一筋縄でいきません。
- 片頭痛の予防薬などの選択肢が増えてきました。 頭痛診療も確実に進歩しています。
頭痛診療の進歩2023/04/02
頭痛の診察に必要な三種の神器とも呼べるものがあります。第一は国際頭痛分類で、診断基準が記載されています。第二は診療ガイドラインです。第三は患者様に記載して頂く頭痛ダイアリーです。
第二の慢性頭痛の診療ガイドラインは、2021年に改定され最新の治療や予防などが記載されています。
トリプタン製剤後、あまり頭痛診療にはあまり進歩はありませんでした。
CGRP関連抗体、5HT-1F受容体作動薬、CGRP受容体拮抗薬などが開発されています。
頭痛のタイプ2023/04/02
頭痛にも様々なタイプがあります。
現行の国際頭痛分類第三版版(ICHD Ⅲ)では、頭痛は一次性頭痛と二次性頭痛に分けられます。
一次性頭痛と二次性頭痛とは、一体どのような頭痛でしょうか。難しい診断基準はありますが、簡単に言うと、二次性頭痛は、何かしらの疾患に伴った頭痛です。一次性頭痛とは、そのような疾患に伴わない頭痛です。
例えば、風邪をひいたときの頭痛は、二次性頭痛です。今まで経験したことのないハンマーで殴られたような突然の頭痛と表現されるくも膜下出血の時の頭痛も、二次性頭痛です。
【一次性頭痛】
体や脳に、頭痛の原因となる疾患がなく、何かの原因で、慢性的に繰り返し頭痛が起こるタイプです。
- 片頭痛
- 緊張型頭痛
- 群発頭痛
- その他の一次性頭痛
頭痛外来を受診される患者様の多くが、この一次性頭痛に含まれます。
【二次性頭痛】
脳血管障害や脳腫瘍、感染症など、他の疾患が原因で生じる頭痛です。
- 頭頚部外傷による頭痛
- 頭頚部血管障害による頭痛
- 非血管性頭蓋内疾患による頭痛
- 物質またはその離脱による頭痛
- 感染症による頭痛
- ホメオスターシスの障害による頭痛
- 頭蓋骨、頚、眼、耳、鼻、副鼻腔、歯、口あるいは
その他の顔面・頭蓋の構成組織の障害に起因する頭痛あるいは顔面痛 - 精神疾患による頭痛
【その他】
これらの一次性頭痛と二次性頭痛の他に、三叉神経痛などに代表される顔面の痛み、大後頭神経痛に代表される頭部の神経痛が、分類されています。
― ここからは片頭痛です ―
| 片頭痛の発生メカニズムとCGRPを中心とした薬剤の作用機序--2023-- |
| 片頭痛の発生メカニズム-CGRPを中心に- | CGRP関連抗体 | CGRP受容体拮抗薬 ゲパント | 5HT-1F作動薬 ジタン |
| 5HT-1B/1D作動薬 トリプタン | |||
片頭痛の発生メカニズム-CGRPを中心に --2023-- 2023/04/02
片頭痛の病態は、残念ながら未だ不明です。
視床下部やCSD(皮質拡延性抑制)などにより、硬膜血管周囲の三叉神経を刺激し、三叉神経血管路が賦活化されます。
一方では、TCC(三叉神経頚髄複合体)を経て、視床へ伝わり、皮質(感覚野や島回、前帯状回)へ伝わります。
一方では、三叉神経末梢(C線維)からCGRPが放出され、血管が拡張し、三叉神経をさらに刺激します。
このようにして片頭痛の負のスパイラルに陥ります。
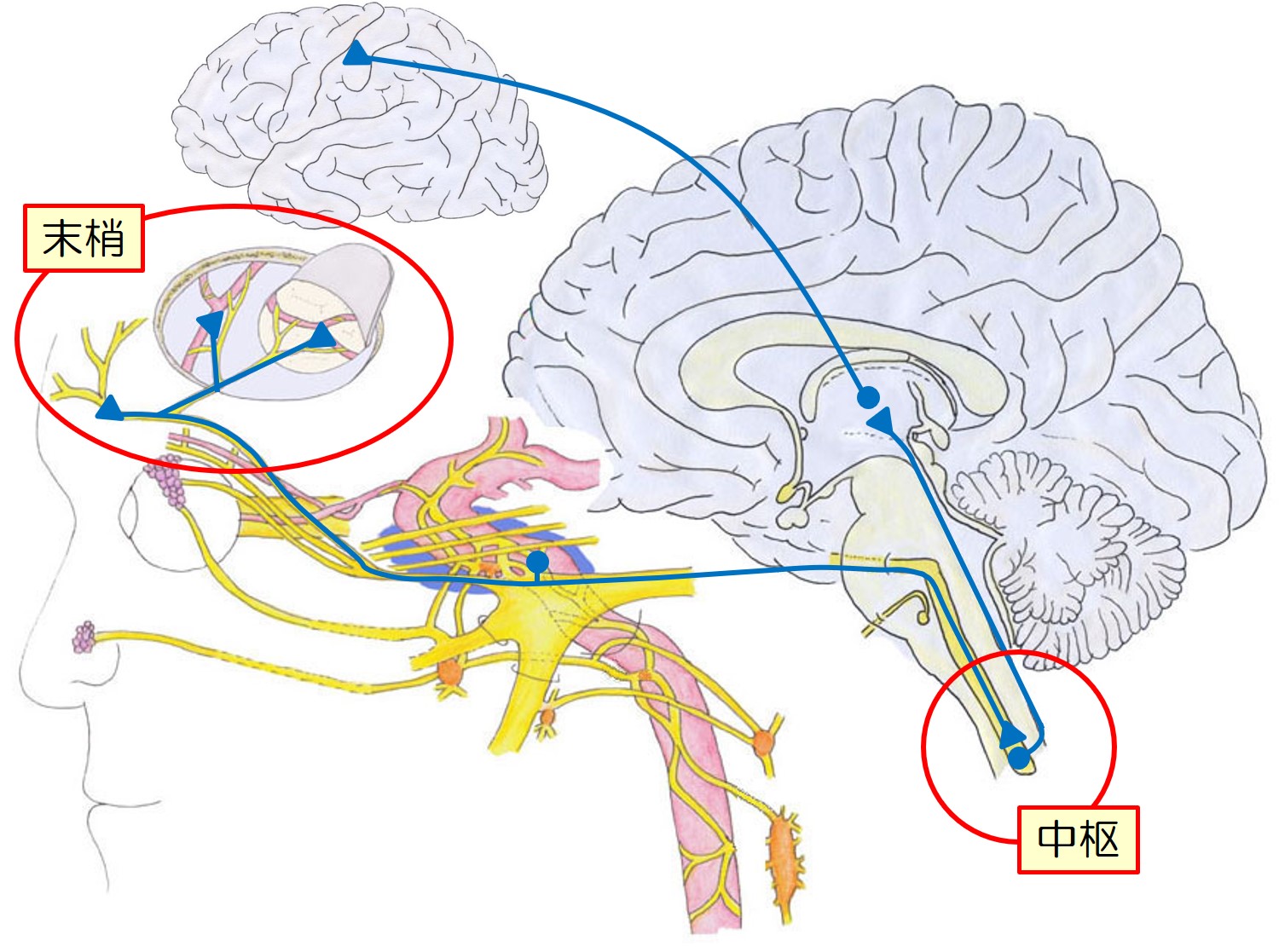 |
ここでは、末梢の硬膜血管周囲に着目し、片頭痛の発生メカニズムについて考えます。
| 図 | 説明 | |
| 1 | 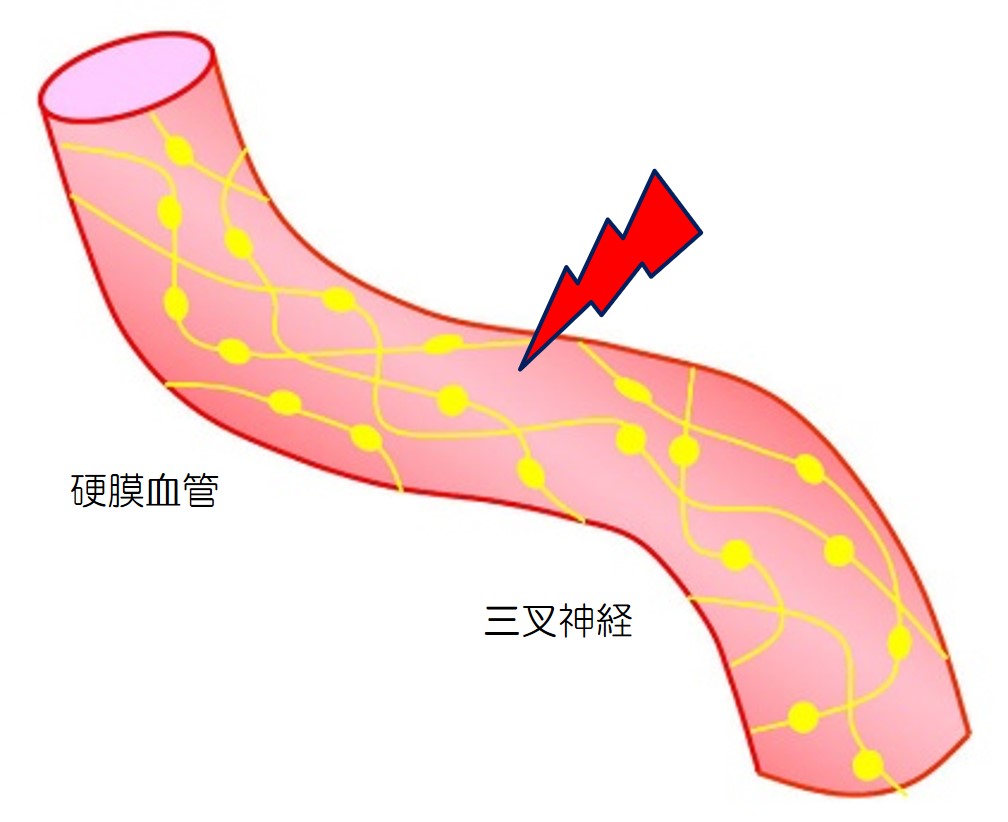 |
視床下部やCSD(皮質拡延性抑制)などにより、硬膜血管周囲の三叉神経が刺激されます。 |
| 2 | 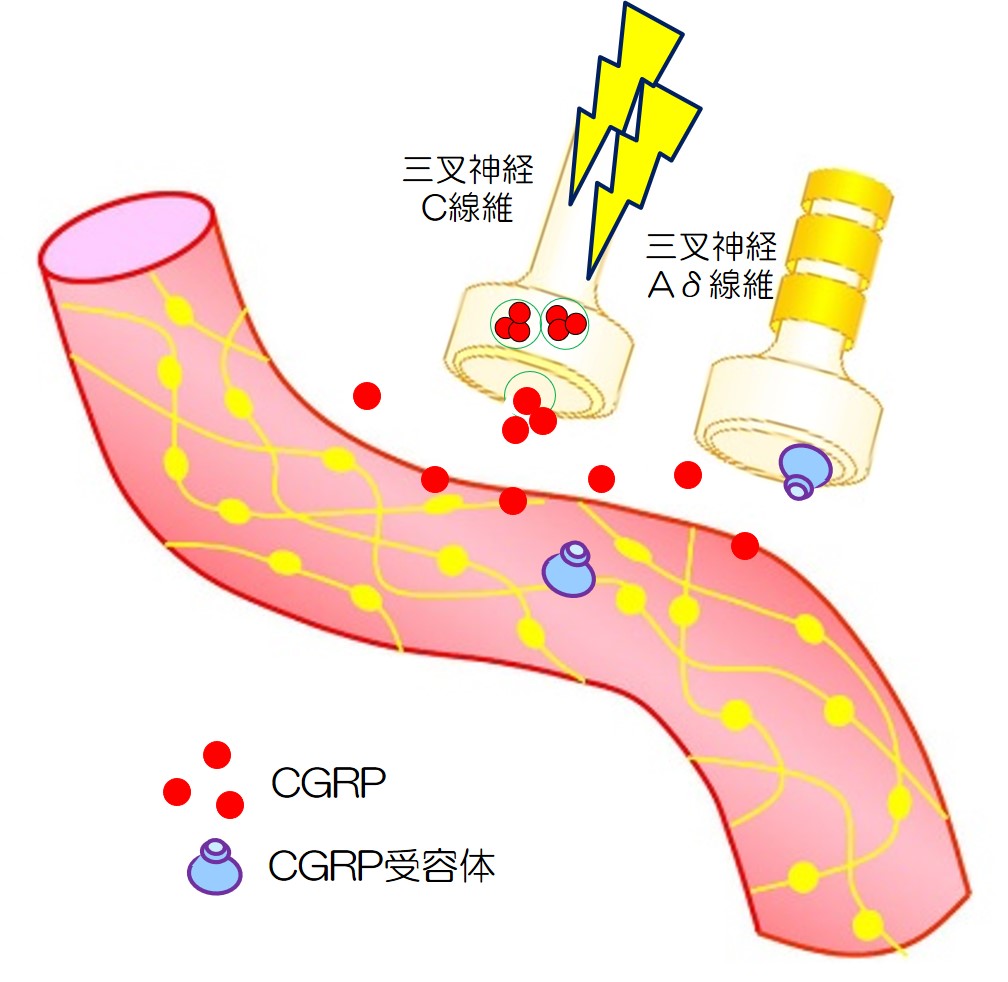 |
三叉神経終末(C線維)からは、CGRPが放出されます。 |
| 3 | 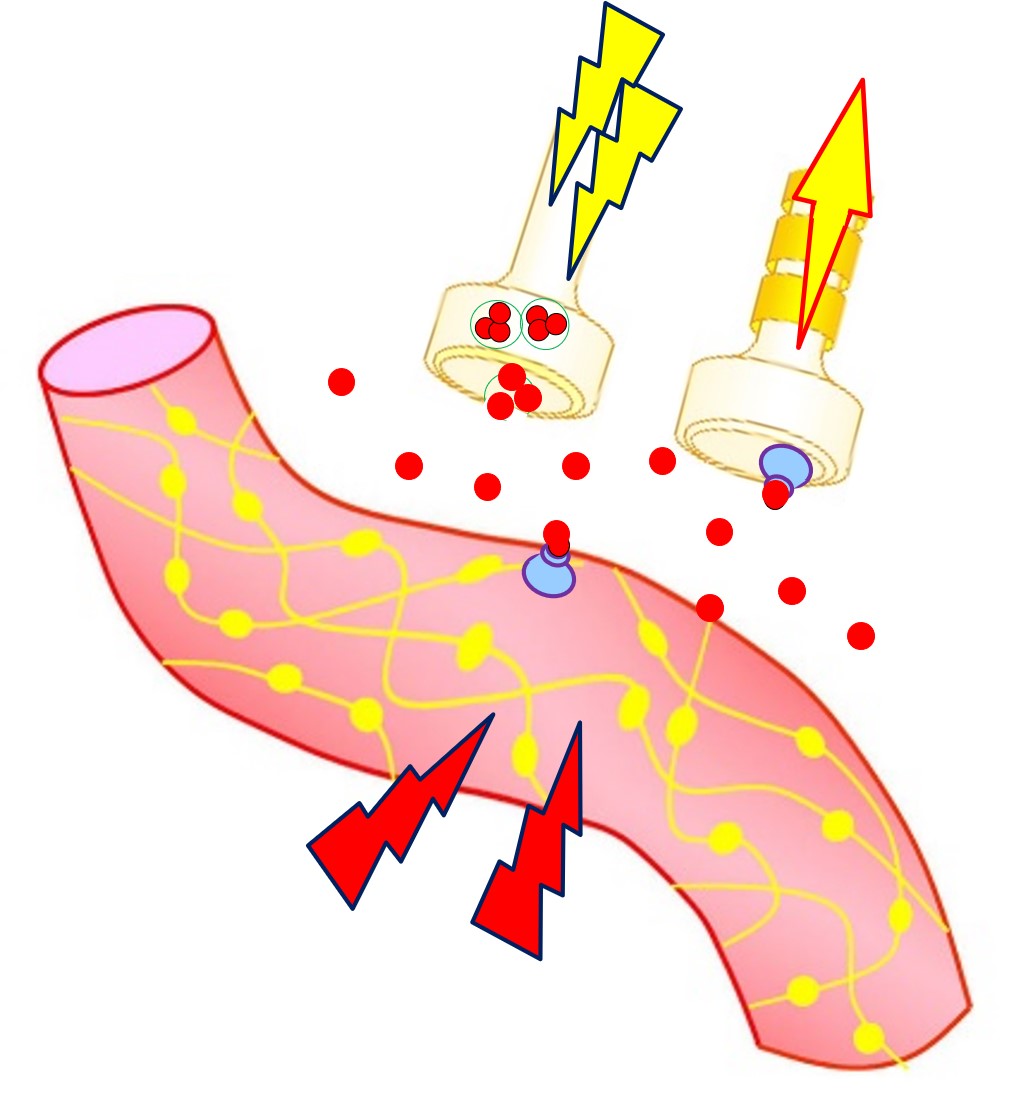 |
放出されたCGRPは、血管のCGRP受容体に結合し、血管は拡張します。 また、三叉神経(Aδ線維)の受容体に結合し疼痛信号が中枢へ伝わります。 |
| 4 | 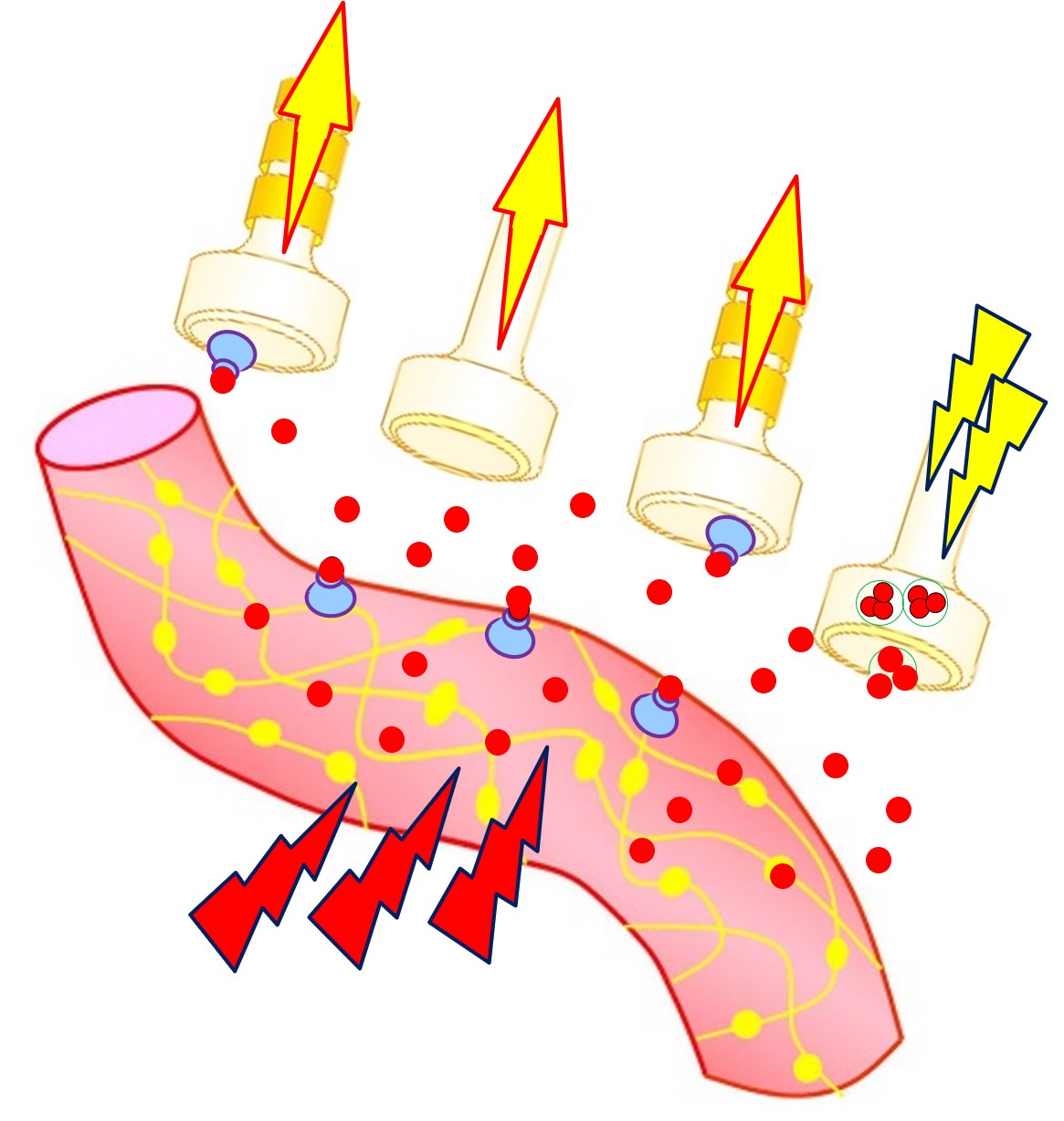 |
拡張した血管は、さらに三叉神経を刺激します。 一方ではCGRPが放出され、さらに血管が拡張します。 一方では疼痛信号が中枢へ伝わるという負のスパイラルに陥ります。 |
CGRP関連抗体 2023/04/02
CGRP抗体やCGRP受容体抗体はどこに作用するのでしょうか。
CGRP抗体やCGRP受容体抗体は、どちらとも分子量が大きいので、BBB(脳血液関門を通りません。作用部位は末梢という事になります。
CGRP抗体をみてみましょう
| 説明 | 図 | |
| 1 | CGRP抗体は、半減期が長く、発作がない時でも待ち構え、片頭痛発作の予防になります。 | 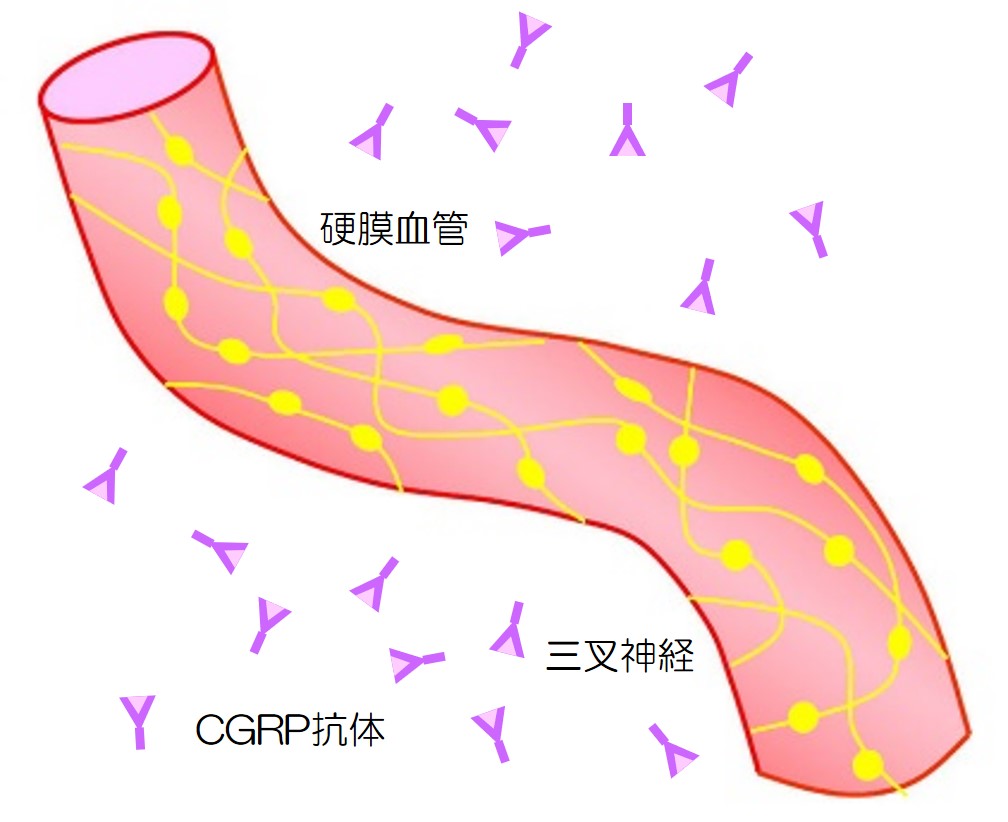 |
| 2 | CGRPが放出されると、すかさず、CGRP抗体がCGRPをとらえます。 | 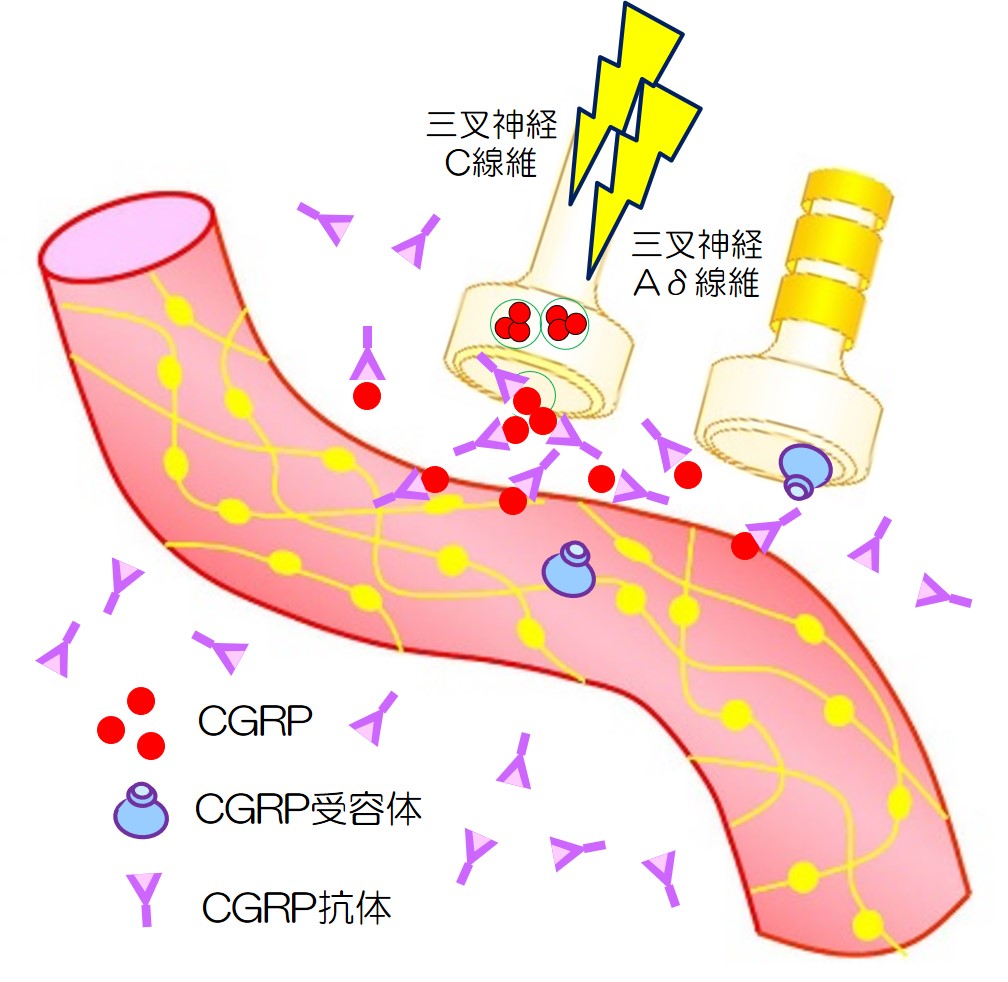 |
次にCGRP受容体抗体をみてみましょう
| 1 | CGRP受容体抗体も、半減期は長く、発作がない時でも待ち構えています。片頭痛発作の予防になります。 | 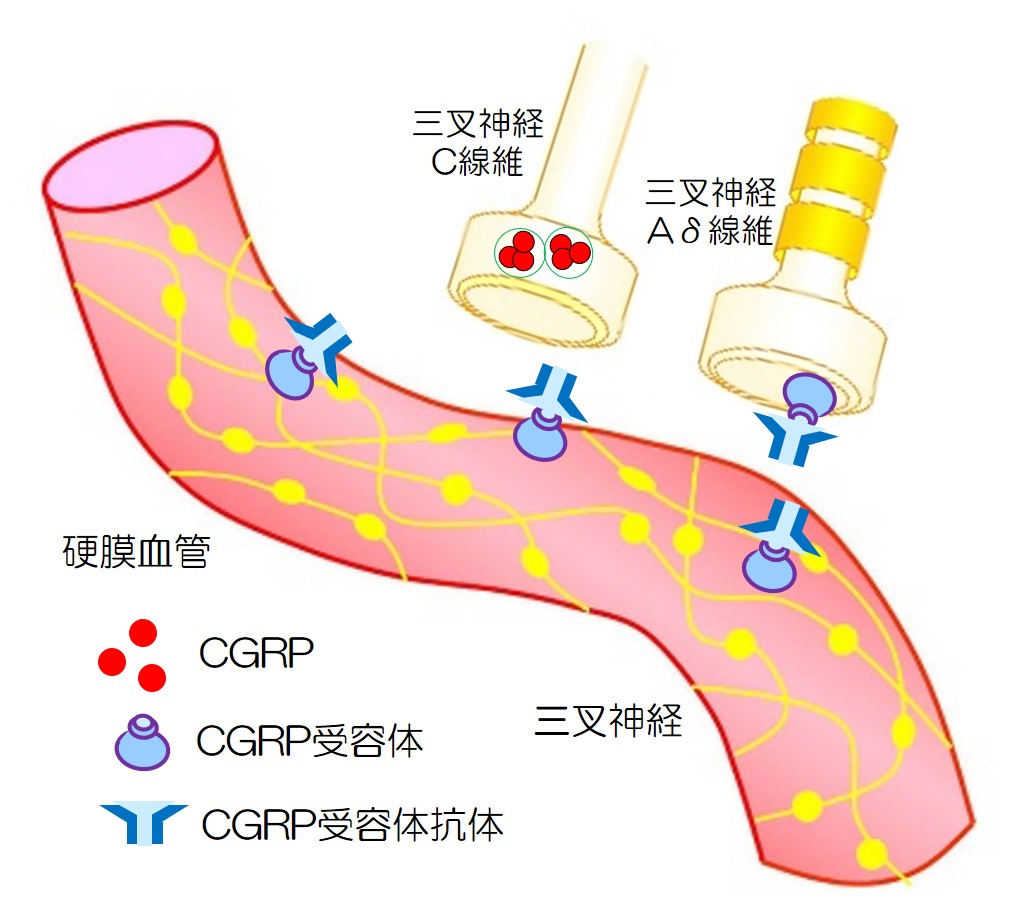 |
| 2 | CGRPが放出されても、CGRP受容体はCGRP受容体抗体にとらえられています。 | 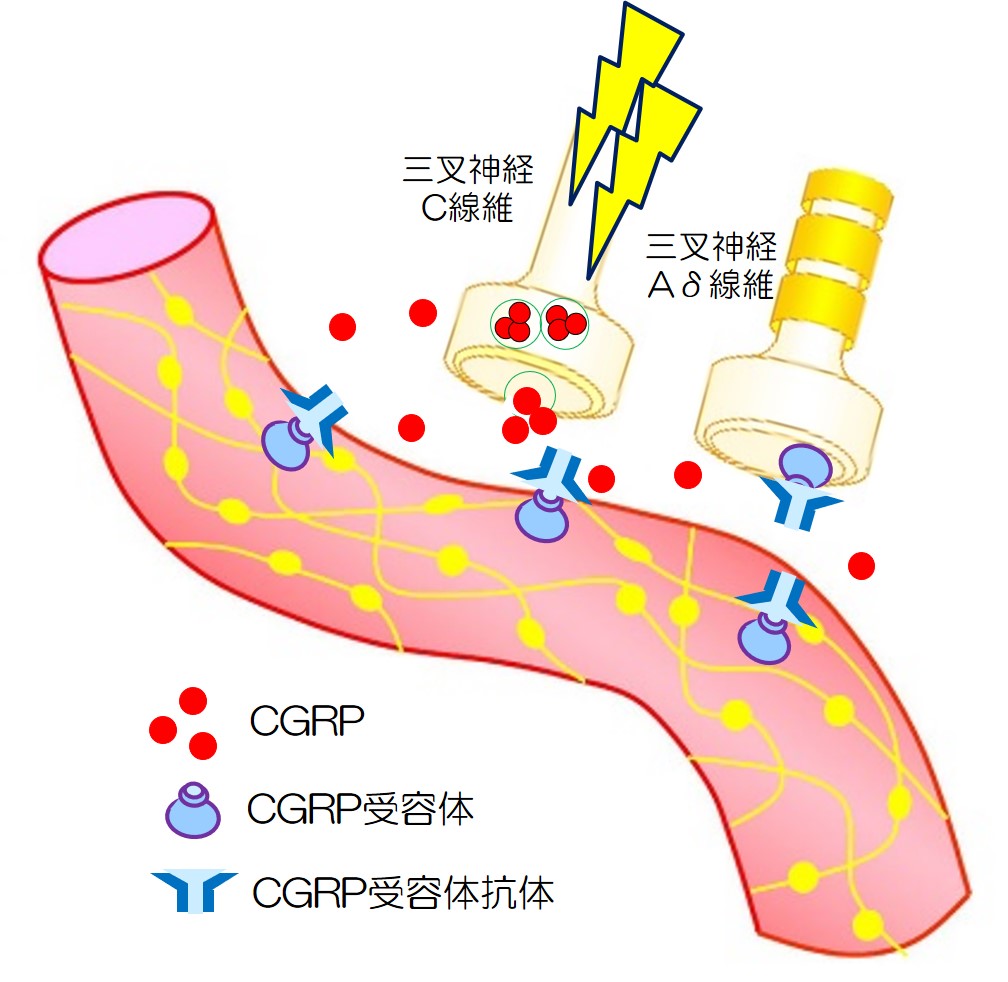 |
CGRP受容体拮抗薬 ゲパント2023/04/08
CGRP受容体拮抗薬 ゲパント
5HT-1F 作動薬 ジタン2023/04/08
5HT-1F 作動薬 ジタンは、末梢にも中枢にも作用します。
 |
末梢をみてみます
| 説明 | 図 | |
| 1 | 片頭痛発作がおきた状態です。CGRPがリリースされ、血管は拡張しています。 | 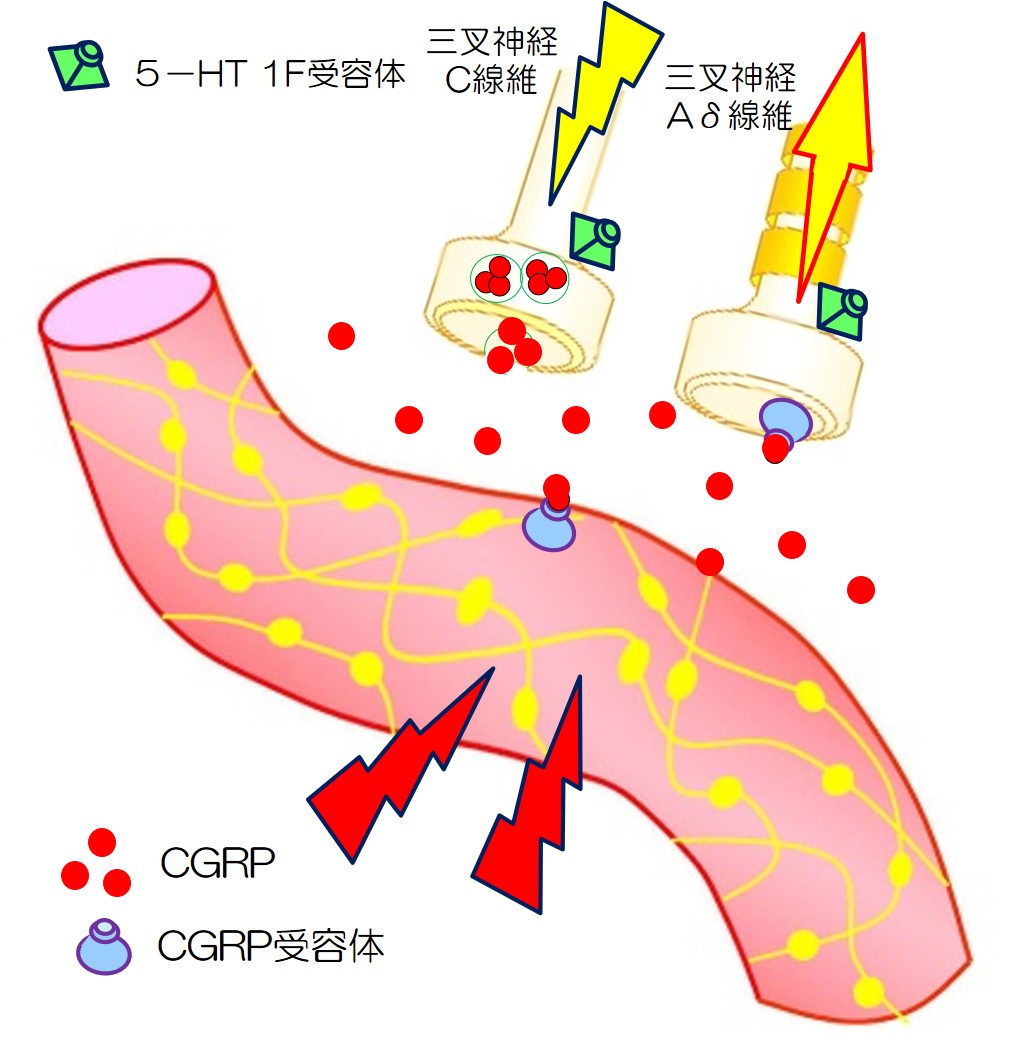 |
| 2 | ジタンを内服します。 | 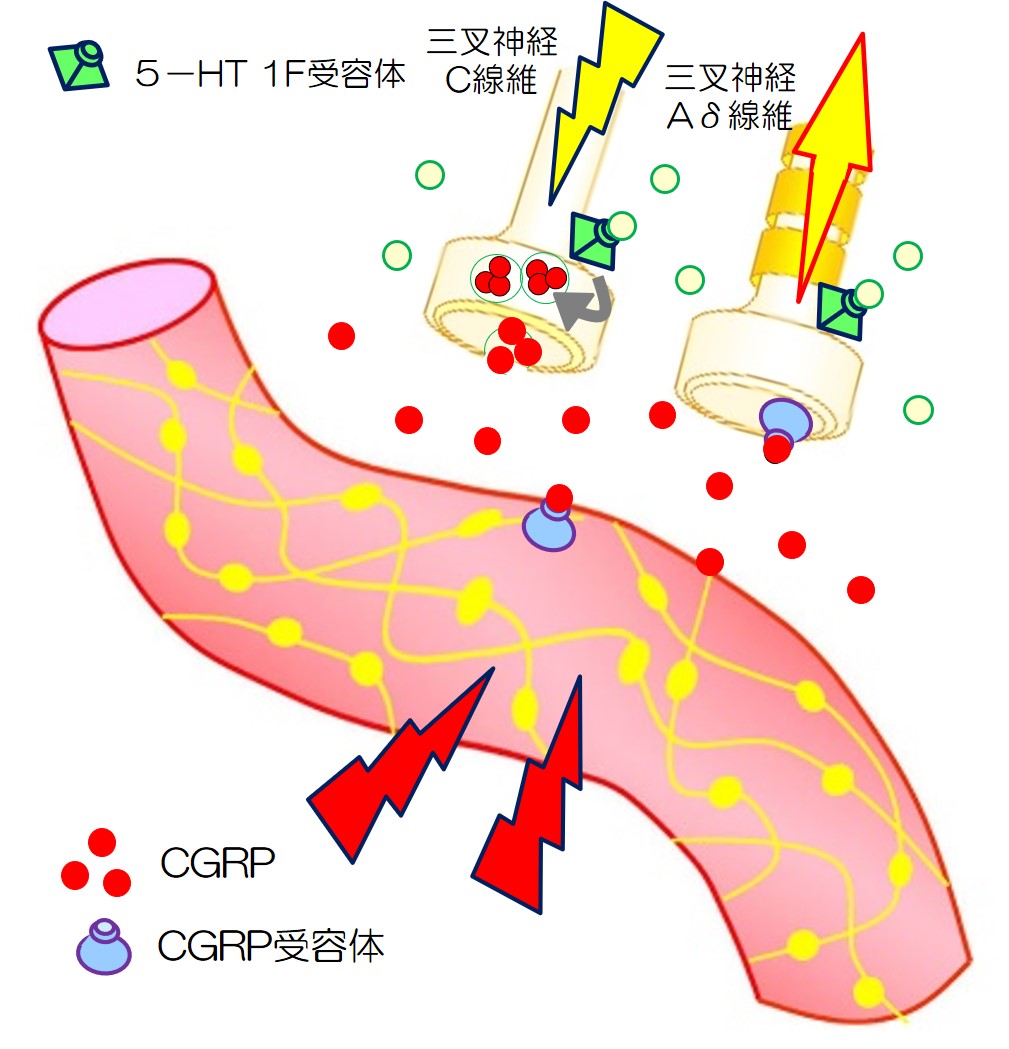 |
| 2 | ジタンが、5HT-1F受容体に作用し、CGRPなどの分泌を抑制し、片頭痛が改善されます。 | 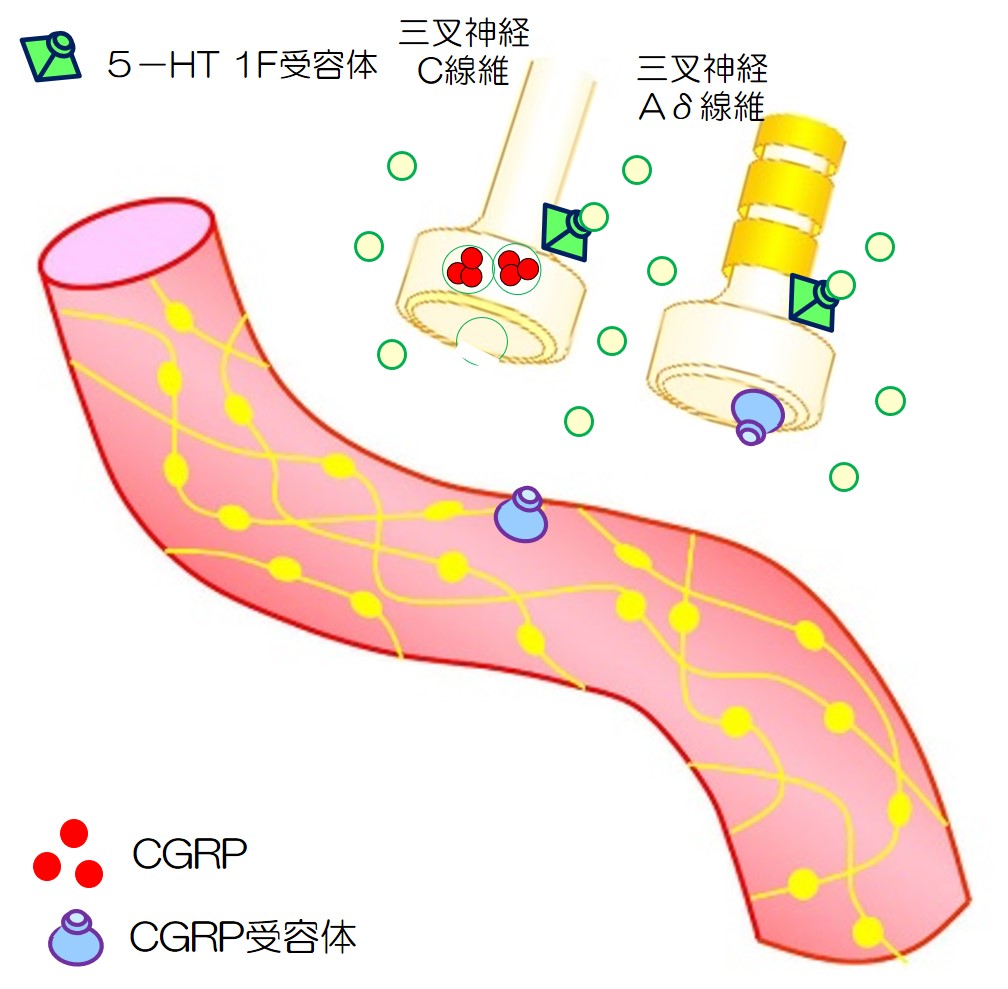 |
次に中枢をみてみます。
| 1 | 片頭痛発作がおきた状態です。 | 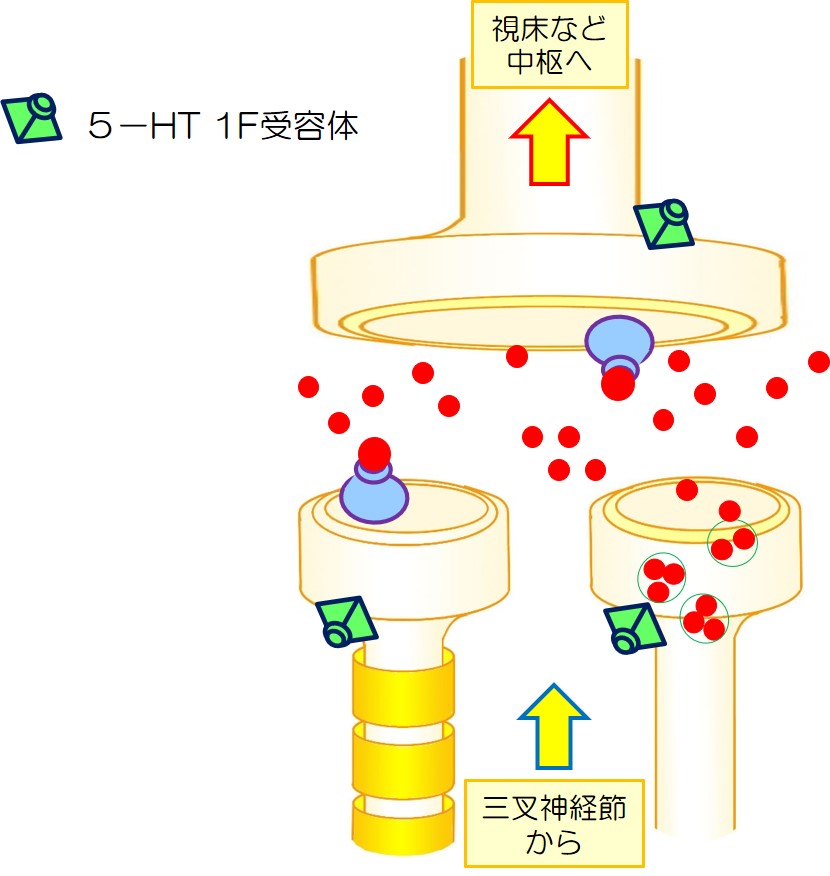 |
| 2 | ジタンを内服します。 | 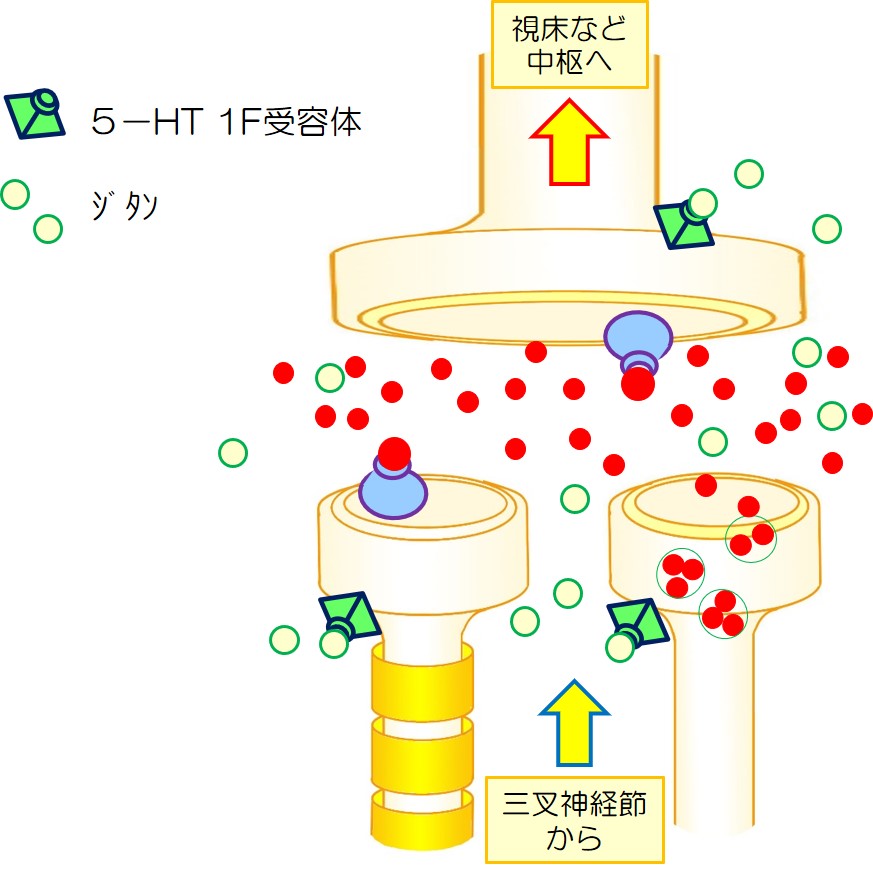 |
| 2 | ジタンが、5HT-1F受容体に作用し、片頭痛が改善されます。 | 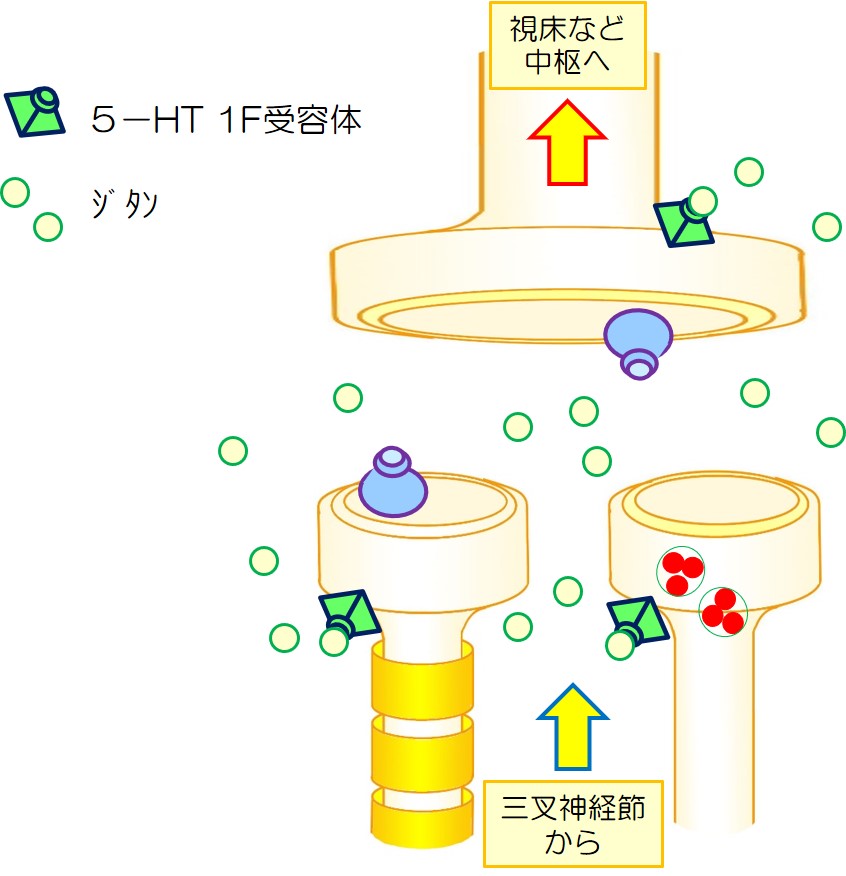 |
論文をみてみると、ジタンはもっと広範囲に作用しているようです。
5HT-1B/1D 作動薬 トリプタン2023/04/08
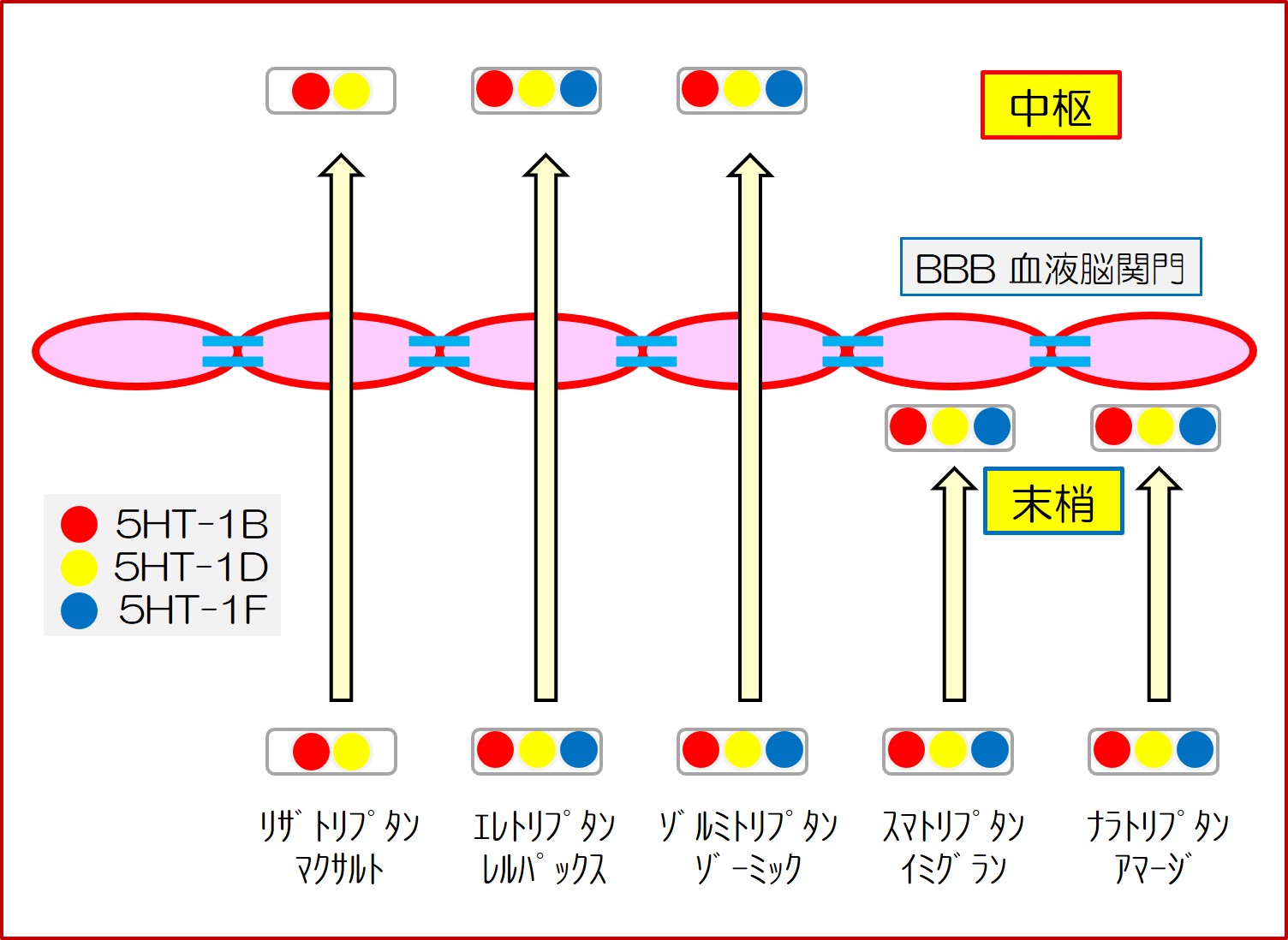
日本で販売されているトリプタンは5剤あります。
リザトリプタンは、5HT-F受容体へは親和性が低いことが知られています。血液脳関門を通過しないのは、スマトリプタンとナラトリプタンです。
なかなか覚えられません。日本で販売されているトリプタン内服薬で強力なリザトリプタンは、5HT-BDのみに親和性を持つと覚えました。あとの4剤は、5-BDにも5-F受容体にも親和性を持ちます。
日本で最初に販売されたスマトリプタンと最後に販売されたナラトリプタンは、血液脳関門BBBを通過しないと覚えました。後の3剤は、BBBを通過します。
すべてのトリプタン製剤は片頭痛に効果があります。トリプタンの作用の十分条件は、BBBを通過しなくてもよく、5HT-F受容体に作用しなくてもよいという事になります。つまり、トリプタンの片頭痛の作用は、末梢での5HT-BD受容体への作用と考えられます。
 |
トリプタンの作用機序をみてみます。
| 説明 | 図 | |
| 1 | 片頭痛発作がおきた状態です。CGRPがリリースされ、血管は拡張しています。 | 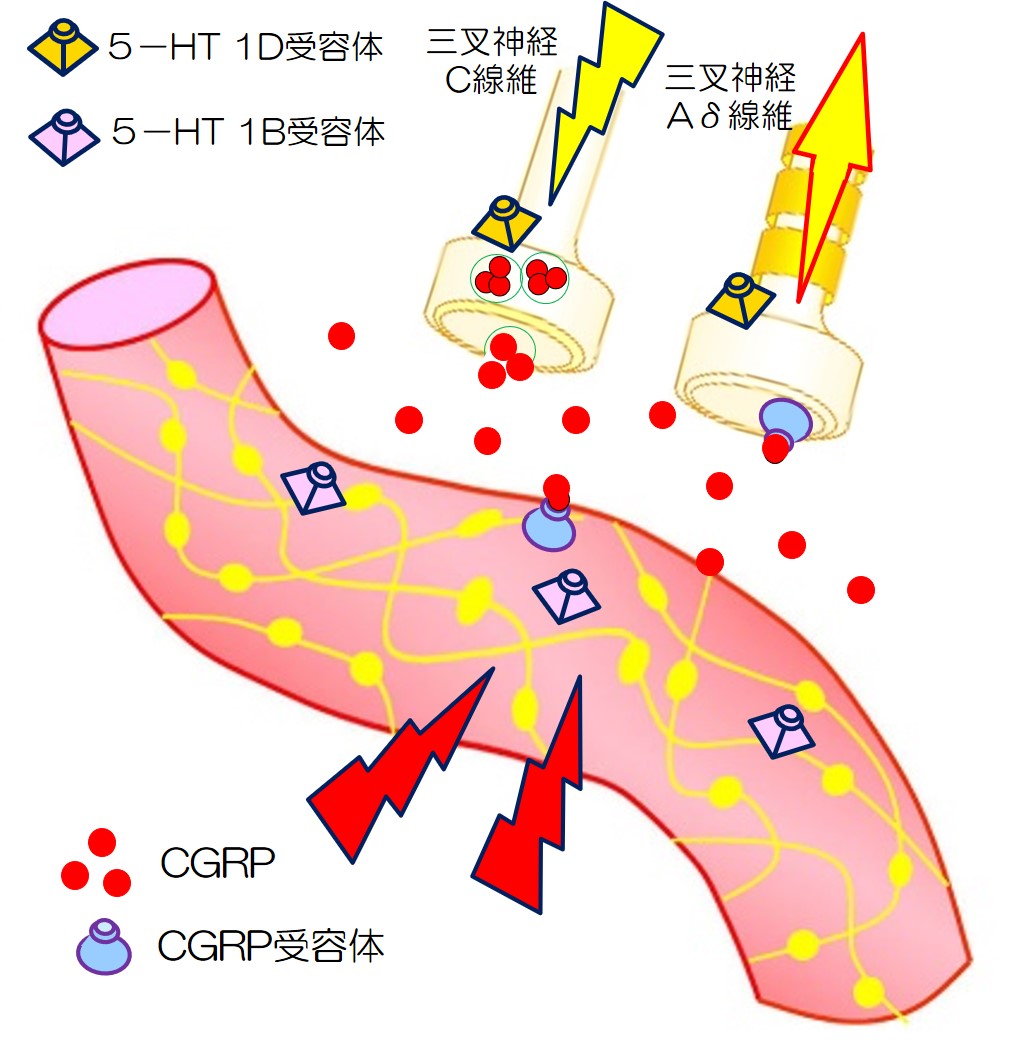 |
| 2 | トリプタンを内服します。 | 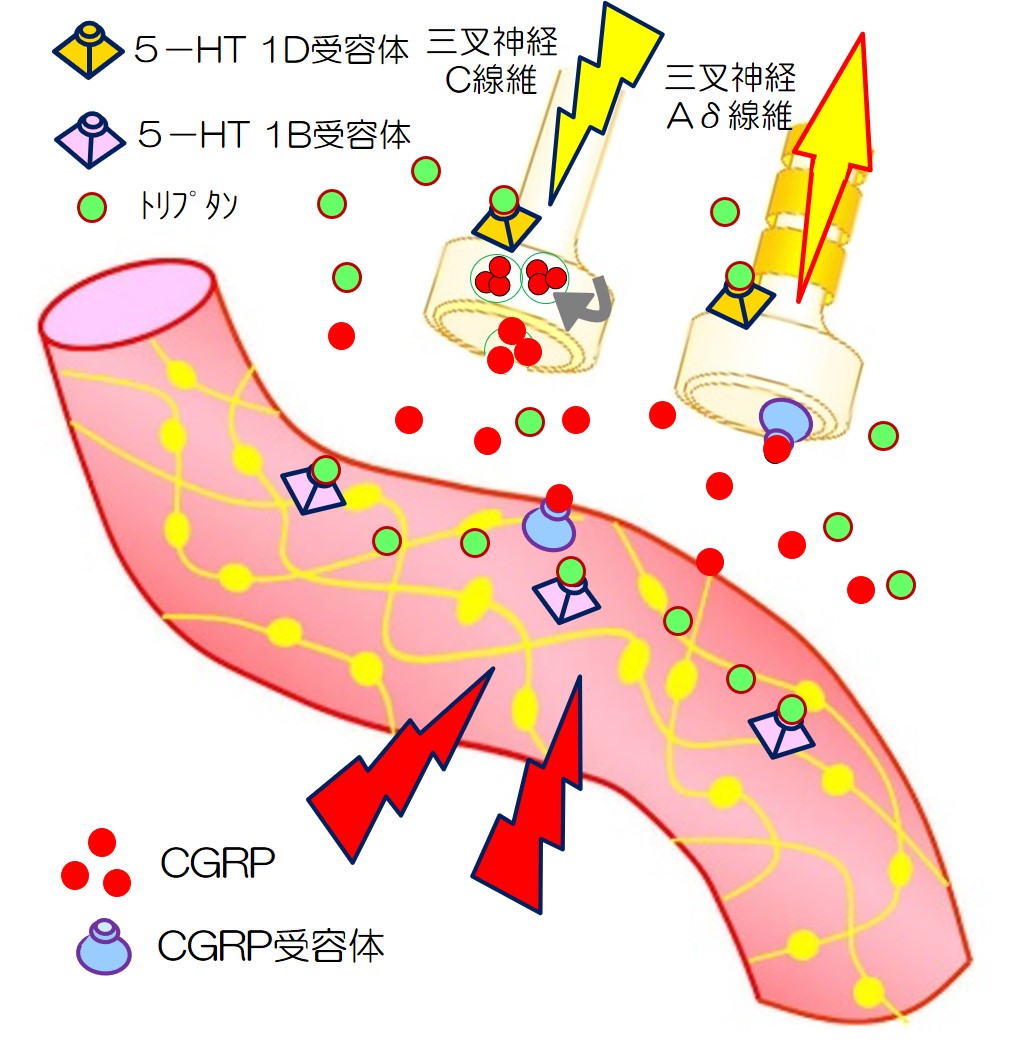 |
| 2 | トリプタンが、5HT-1D受容体に作用し、CGRPなどの分泌を抑制します。 5HT-1B受容体に作用し、血管は収縮します。 片頭痛が改善されます。 |
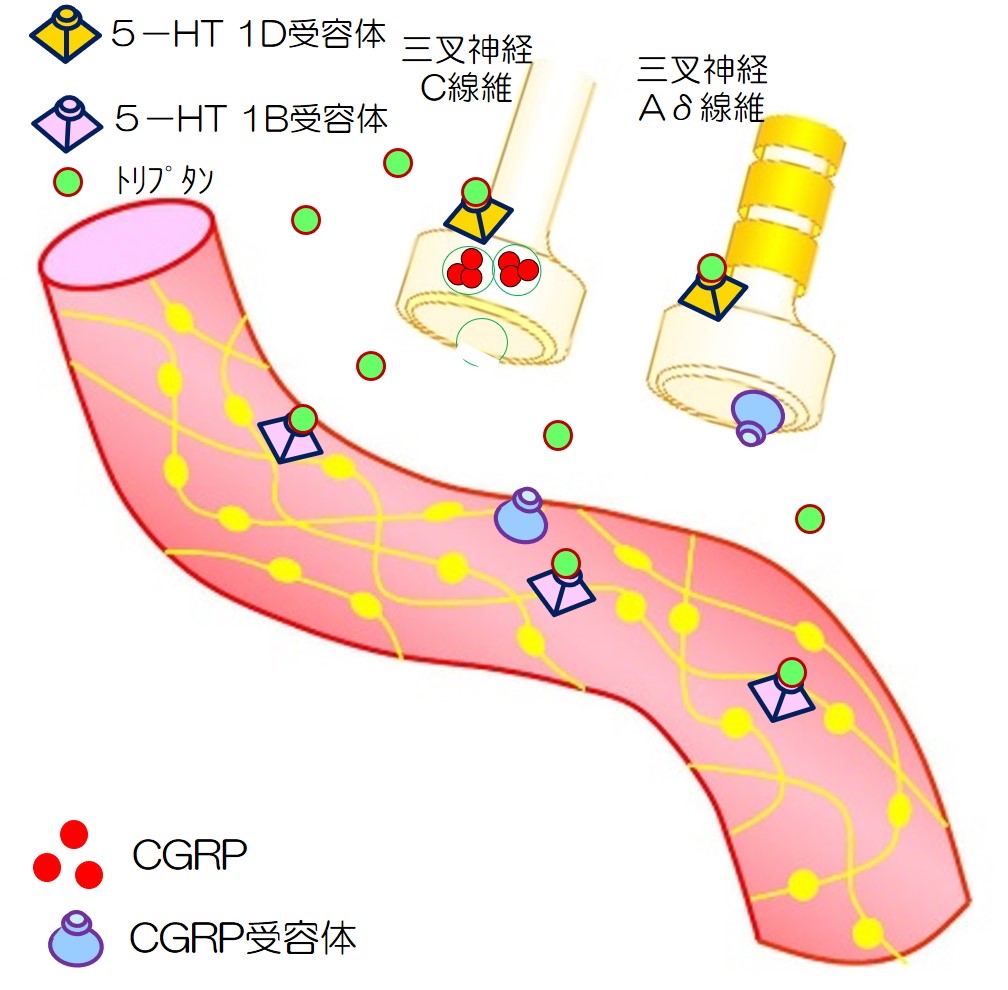 |
片頭痛の特徴2009/09/01
坂井らの日本全国調査では、片頭痛の年間有病率は、8.4%(前兆のない片頭痛5.8%、前兆のある片頭痛2.6%)と報告されています。人口10万人の街では、一年間に8400人もの多くの方が、片頭痛に悩まされていることになります。軽い痛みの人から、寝込んでしまうほどの痛みの人がいます。
片頭痛の特徴を示します。
- 一側性の頭痛が多く、ズキンズキン・ズキズキ・ドクンドクンなどと表現される拍動性の、
中等度から重度の頭痛です。 - 一ヶ月に数度の発作性の頭痛です。
- 持続時間は4時間から3日くらいが多いようです。
- 悪心・嘔吐を伴うことがあります。
- 肩こり、あくび、抑うつ感などの予兆が伴うことがあります。
- 光過敏(光がまぶしくカーテンを閉める)、音過敏(テレビの音がうるさく感じる)、
臭覚過敏を伴うことがあります。 - 階段の昇り降りや運動、頭を振ったりすると痛みが増悪することが多いようです。
- 片頭痛の発作が生じたときは、横になり休むことが多いです。
- 視覚(チカチカとまぶしい光やギザギザ模様の線など)などの前兆があることがあります。
その他に、若年女性に多い、家族に同じような症状の人がいるなどの特徴があります。また、前兆のないタイプの片頭痛もあります。一般に前兆のある片頭痛の方のほうが、頭痛の程度は重いようです。
治療には、痛みを抑える治療と、痛みを予防する治療があります。
片頭痛のメカニズムとトリプタンの作用機序 2009/10/01
片頭痛の病態は、残念ながら未だ不明です。
片頭痛の発生機序として、
- 血管の反応性の異常による血管説
- 三叉神経と脳血管周囲や硬膜血管周囲の神経原性炎症による三叉神経血管説
- cortical spreading depressionのような大脳皮質の神経細胞の過剰興奮による神経説
などが考えられてきました。
これらによる説のほかに、最近、イオンチャンネルセオリーという説も提唱されています。
ここでは、Moskowitzらが提唱したB.の三叉神経と脳血管周囲や硬膜血管周囲の神経原性炎症による三叉神経血管説を提示します。
- なんらかの刺激が、硬膜周囲に存在する三叉神経の軸索に作用し(図中の1)、
神経終末から血管作動性の神経ペプチド(CGRPなど)が放出されます(図中の2)。
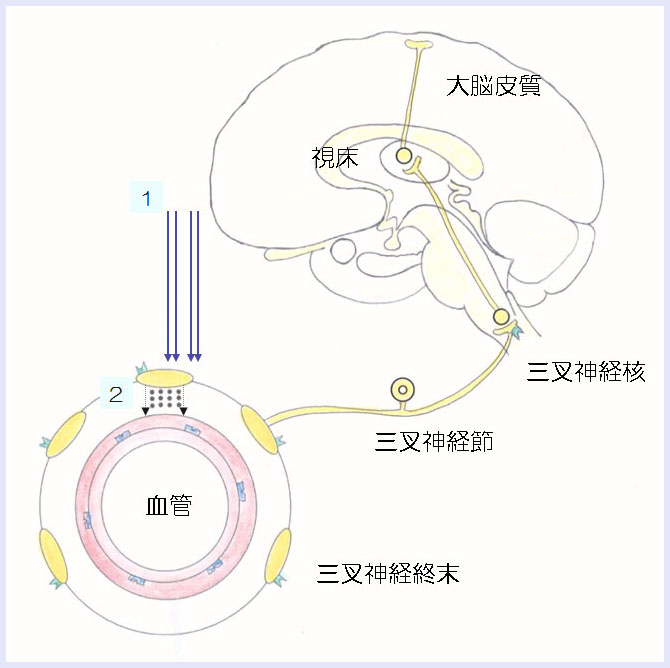
- これらの神経ペプチドにより神経原性炎症が惹起されます。血管が拡張します(図中の3)。
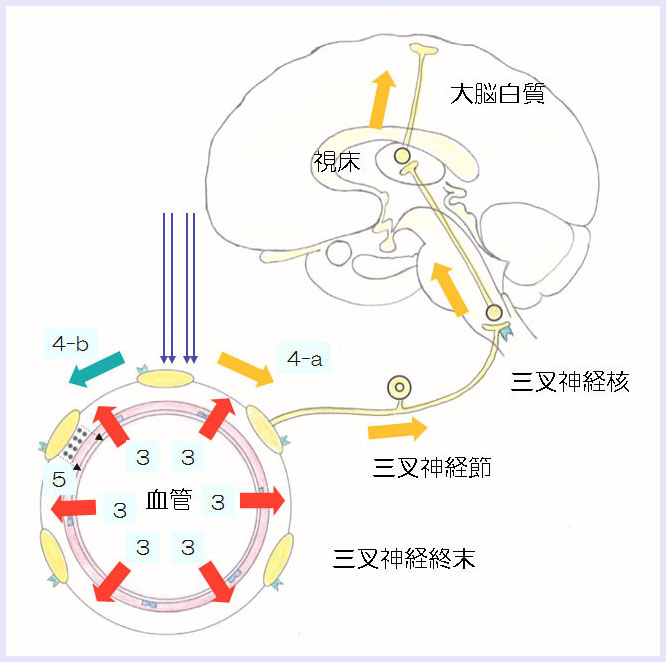
このことが、三叉神経をさらに刺激し、三叉神経では順行性(図中の4a)
および逆行性(図中の4b)の伝導が生じます。
順行性の伝導は、三叉神経脊髄路核に至り、さらに視床、大脳皮質に至り、
疼痛を引き起こすと考えられています(図中の4a)。
その一方で、逆行性の伝導(図中の4b)は、さらに神経原性炎症を助長し(図中の5)、
さらなる疼痛が完成していくと考えられています。
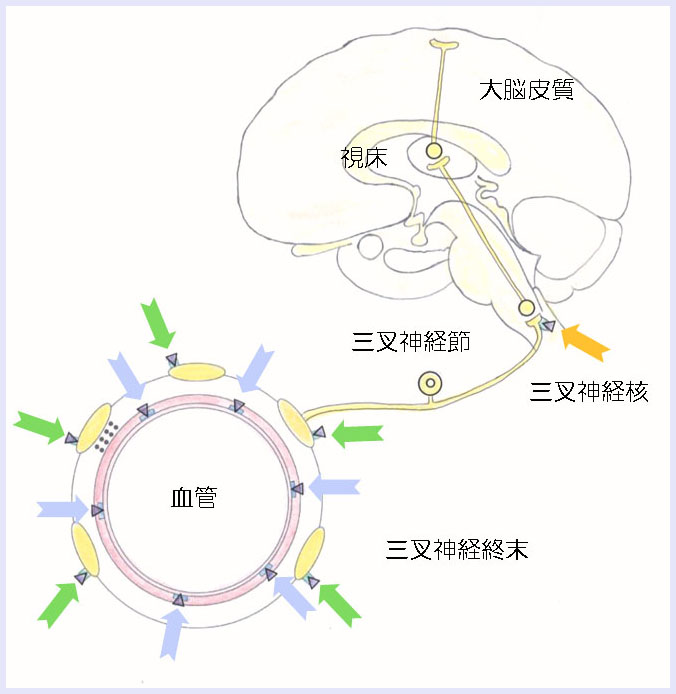
MoskowitzやHargreavesらの報告を参考に片頭痛に対するトリプタン製剤の作用機序を示します。
トリプタン製剤は、以下の三つの機序により片頭痛を抑えます。
- セロトニン受容体1Bに作用し、血管を収縮させます(水色矢印)。
- セロトニン受容体1Dに作用し、三叉神経の興奮を抑えます(緑色矢印)。
- 中枢のセロトニン受容体1B/1D/1Fに作用し痛覚信号の伝達を抑えます(黄色矢印)。
片頭痛の日常生活の注意2009/12/01-2013/09/01更新
片頭痛の日常生活で注意点を示します。
片頭痛の誘発因子には、食事(赤ワイン、チョコレート、チーズなど)、月経、天候、人ごみのなか、ストレス、精神的緊張、逆に精神的緊張がとれたとき、睡眠不足、寝すぎ、疲れ、温度差、頻回の旅行などさまざまなものがあげられています。これらは、患者様にとって各々異なります。誘発因子がはっきりしている場合は、これを避けることが賢明です。
片頭痛の発作が起きたときは、額やこめかみを冷やすことが効果的です。その理由は、冷やすことによって拡がった血管が縮み、痛みを抑えるからと考えられています。
一般に、お風呂やシャワーなどは、体が温まり血管が拡がり、片頭痛が増悪するといわれています。
光に過敏になる人は、暗いところにはいったり、カーテンをしめたり、赤茶系のサングラスやアイマスクが有効とされています。また音に過敏になる人は、静かなところにいくか雑音をさえぎるため耳栓などが有効とされています。
食事ではマグネシウムやビタミンB2がよいとされています。
片頭痛の急性期治療2023/04/02
慢性頭痛の診療ガイドライン2021では、片頭痛の急性期の治療について次のように記載されています。
片頭痛の急性期の治療は、薬物治療が主体です。治療薬としては①アセトアミノフェン、②非ステロイド系抗炎症剤NSAIDs、③トリプタン、④エルゴタミン、⑤制吐剤などが挙げられています。
片頭痛の重症度に応じた層別治療が推奨されています。軽度から中等度の頭痛に対してはアスピリンやナプロキセンなどのNSAIDsを使用し、中等度や重度の頭痛に対してはトリプタンが推奨されています。
5HT-1F受容体作動薬ジタンが開発され、片頭痛の急性期治療に使用可能となりました。
片頭痛の重症発作の治療2023/04/02
片頭痛の重症発作で受診される患者様がいらっしゃいます。
重症発作の明確な定義はありませんが、酷い頭痛と嘔吐などをきたし、動けず横になっているというような感じです。
慢性頭痛の診療ガイドライン2021ではその対応として次のように記載されています。
- 二次性頭痛の除外
- 補液
- スマトリプタン3㎎皮下注
- 制吐剤の静注または筋注
- デキサメサゾン静注
トリプタン製剤の選択-私の考え-2013/01/01→2014.12.01更新
トリプタン製剤の選択について私の考えを示します。
【トリプタン製剤の選択】
- トリプタン製剤が必要な病態で、比較的軽症の片頭痛に対してはエレトリプタン(レルパックス)やナラトリプタン(アマージ)を
使用します。同じような状況で、リザトリプタン(マクサルト)半量を使用することもあります。
これは、リザトリプタンは、効果出現が早いのですが、副作用が出現することがある為、 半量投与の工夫をしています。→リザトリプタン半量投与の有効性- 比較的重症の片頭痛に対してはリザトリプタン(マクサルト)を使用します。
- 月経時の片頭痛に対しては効果の持続が長いナラトリプタン(アマージ)を使用します。 片頭痛が特に酷い場合には、ナラトリプタン+ロキソプロフェンナトリウム(ロキソニン)を お勧めする場合もあります。
- 薬物乱用頭痛のベースの片頭痛に対しては ゾルミトリプタン(ゾーミック)が効果的である 印象を持っています。
- 嘔気嘔吐が強く、内服できない場合は スマトリプタン(イミグラン)皮下注射または 点鼻薬を使用します。これらの薬剤を使用する場合、内服薬への移行がスムースにできるように スマトリプタン(イミグラン)錠を使用します。
- 患者様の希望に沿い、他院で効果のあった薬剤は継続します。
その他に、きわめて強い片頭痛には、トリプタン製剤の内服に非ステロイド系鎮痛剤あるいはアセトアミノフェン(カロナール)を同時に内服していただくこともあります。また、起床時の片頭痛に対しても、同様の方法やスマトリプタン自己注射を選択することがあります。
【トリプタン製剤の使用】
片頭痛に対してトリプタンの使用について示します。
 経口トリプタン製剤についてトップに戻る片頭痛メニューに戻る
経口トリプタン製剤についてトップに戻る片頭痛メニューに戻る予防薬投与の適応
2013/01/01→2014.12.01更新片頭痛の予防薬の適応について示します。
【予防薬投与の適応】
- 急性期の薬物治療が有効だが、発作頻度が多いとき
- 発作頻度は多くはないが、一度起きると発作を繰り返すもの
- 発作は少なくても、重症の発作を起こすもの
- 急性期治療の効果が少ない場合
- 急性期治療が副作用などで服用できない場合
- トリプタン製剤を、合併疾患のため使用できない場合
- 特殊な片頭痛
(家族性片麻痺性片頭痛、脳底型片頭痛) - その他
【予防薬の選択】
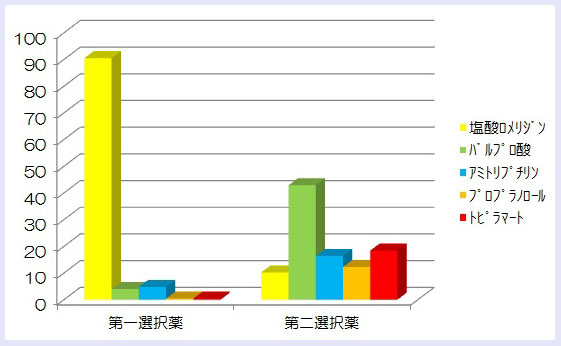
- 私は、一般的にはロメリジン(テラナス)を第一選択と考えています。片頭痛の予防薬として
エビデンスレベルBですが、保険適応があり、副作用が少なく安心して使用できます。
ロメリジンで効果が少ない場合などに、次の2)-5)を考えています。
以下の2)-4)はいずれもエビデンスレベルAです。 - バルプロ酸(デパケンR、セレニカR):2011年に保険適応となりました。
- アミトリプチリン(トリプタノール):ややウツ傾向を併発している場合や薬物乱用頭痛のベースが 片頭痛の場合に使用しています。2012年に使用可能となりました。
- プロプラノロール(インデラル):妊娠希望の方に使用可能です。2012年に保険適応となりました。
- トピラメート(トピナ)は、著効する場合が多くあります。しかし、副作用が前面にでて 使用困難な場合があります。薬剤使用過多による頭痛にも効果があります。
漢方薬では、呉茱萸湯、五苓散、桂枝人参湯、当帰芍薬散などが使用されています。
【予防薬の使用】
片頭痛の予防薬の使用について示します。
 片頭痛の予防療法とエビデンスサマリートップに戻る片頭痛メニューに戻る
片頭痛の予防療法とエビデンスサマリートップに戻る片頭痛メニューに戻る片頭痛の重症度 ~ トリプタン製剤の使用結果から
更新:2013/01/01佐世保市内に、九十九島の展望がひらける景色のよい弓張岳という山があります。休日に弓張岳を散策しながら、片頭痛の重症度について考えました。
片頭痛は、前兆を伴うものと伴わないものがあります。一般には、前兆を伴う片頭痛のほうが、前兆を伴わないものより重症と考えられています。
頭痛の重症度を評価するためには、HIT-6(headache impact test)やMIDAS(Migraine Disability Assessment)などを用いて評価することが多く、私達の施設では、HIT-6を利用しています。しかし、患者様の主観的なものが多く含まれます。
そこで、患者様がどのような薬を使用しているかによって、その重症度をあらわそうと考えました。
軽症の片頭痛の患者様には、鎮痛剤(普通鎮痛剤、NSAIDs)を使用し、重症の片頭痛の患者様にはトリプタン製剤を使用することが推奨されています。片頭痛の頻度が増したり、トリプタン製剤のみではコントロール不良のような場合には、片頭痛の予防薬を使用することが推奨されています。さらに、激しい痛みや吐気のため、トリプタン製剤などを内服できない場合には、イミグランの注射剤が使用されます。これらを下記のようにグループ化しました。【片頭痛の重症度】
- グループ0 鎮痛剤や予防薬を必要としない。
- グループ1 鎮痛剤(普通鎮痛剤、複合鎮痛剤、NSAIDs)で加療。
- グループ2 鎮痛剤(普通鎮痛剤、複合鎮痛剤、NSAIDs)と予防薬で加療。
- グループ3 トリプタン内服で加療。
- グループ4 トリプタン内服と予防薬で加療。
- グループ5 イミグラン注で加療。
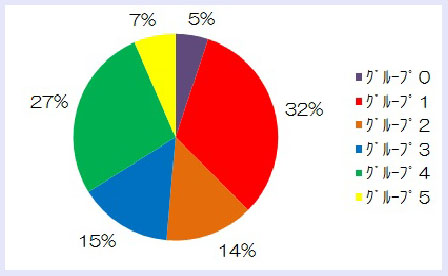
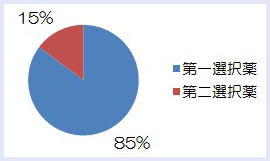
結果は、上記のように、トリプタン製剤を使用しないグループ(0、1、 2)が51%を占めました。一方、トリプタン製剤の内服が必要な患者様は42%で、イミグラン注射薬を必要とした患者様は7%でした。
(データは2012年12月末現在のデータです。)トップに戻る片頭痛メニューに戻る片頭痛の予防療法はいつまで続ける必要があるのでしょうか
2013/09/01患者さまに、「片頭痛の予防療法はいつまで続ける必要があるのでしょうか」とよく尋ねられます。
慢性頭痛のガイドライン2013にはその答えが明確に記載されています。以下に示します。
予防療法の効果判定には少なくとも2ヵ月を要します。有害事象がなければ3-6カ月は予防療法を継続し、片頭痛のコントロールが良好になれば予防療法を緩徐に漸減し、可能であれば中止が勧められると記載されいます。
実際にそのように行っていますが、患者様が予防療法の継続を希望される場合には副作用に注意しながら継続しています。トップに戻る片頭痛メニューに戻るトリプタン感覚
2010/07/01トリプタン製剤の副作用としてトリプタン感覚と呼ばれるものあります。これは、前胸部の不快感や前胸部痛、息苦しさなどの胸部症状のことで、トリプタン製剤を使用後20-30分で出現することが多いといわれています。全てのトリプタン製剤でみられ、発現頻度は数%といわれています。原因として、食道や首、胸の筋肉の収縮によると考えられています。
トリプタン製剤は、拡張した脳や硬膜の働き、血管を収縮しますが、わずかに冠動脈にも作用します。そのため心血管系に対する副作用は極めて稀と考えられています。 トリプタン製剤を使用する際に、胸部症状が出現することがあると説明することは大切なことです。
高齢の方にトリプタン製剤の使用は十分な注意が必要です。トップに戻る片頭痛メニューに戻る片頭痛予防薬と体重
2013/05/01片頭痛の程度が酷かったり、頻度が多い場合などには、片頭痛の予防薬を使用します。
予防薬の効果があって、片頭痛の程度や頻度が改善されることは大変喜ばしいことです。
しかし、片頭痛発作の改善に伴い、嘔気嘔吐もなくなり、なんとなく体型が丸くなったなあという患者様がしばしばいらっしゃいます。つまり、片頭痛の改善により体重が増えているのです。体重増加は、動脈硬化、高血圧、糖尿病につながります。体重の変動には注意が必要です。一方、片頭痛の予防薬の副作用には、体重に関するものがあります。日本で片頭痛発作に使用が認められている予防薬で、エビデンスレベルAの薬剤(バルプロ酸、アミトリプチリン、プロプラノロール)は全てに体重増加の副作用があります。これらの薬剤を内服される場合には体重にも注意が必要です。エビデンスレベルBの塩酸ロメリジンは体重に影響を与えません。エビデンスレベルBで海外での評価の高いトピラマートは、逆に体重減少の副作用があります。残念ながら、トピラマートは日本では片頭痛の保険適応とはなっていません。
片頭痛予防薬の体重に関する副作用(かっこ内は添付文書上の出現頻度) 体重増加 体重不変 体重減少 バルプロ酸(0.1-5%未満)
アミトリプチリン(頻度不明)
プロプラノロール(記載なし)塩酸ロメリジン(記載なし) トピラマート(10%以上) トップに戻る片頭痛メニューに戻る女性と片頭痛
更新:2009/11/01頭痛外来や慢性頭痛の治療目的で、当科を受診される女性が多いことに驚かされました。
女性の頭痛には、女性ホルモンが大きく関与しているといわれています。片頭痛は、20代から40代の女性に好発します。特にエストロゲンの変動が、頭痛に関係しています。エストロゲンが減少すると、頭蓋内の血管が拡張し、片頭痛が生じやすいといわれています。
月経周期の中で、エストロゲンが減少するのは、月経初日や排卵日で、この時期に片頭痛が生じることが多いことも知られています。月経前―月経中に起こる片頭痛は、他の時期におこる発作に比べ、持続時間が長い、痛みが強い、再燃しやすいなどの特徴があり、市販の鎮痛剤があまり効かないことも多いようです。2008年8月には、副作用が少なく、月経時の片頭痛にも、効果が持続しやすいトリプタン製剤 ナラトリプタン(商品名アマージ)も発売されてました。
トップに戻る片頭痛メニューに戻る月経時片頭痛
2010/01/01女性の片頭痛には、月経に関係する片頭痛があります。女性ホルモンが大きく関与し、特にエストロゲンが減少すると、頭蓋内の血管が拡張し、片頭痛が生じやすいと考えられています。月経周期の中で、エストロゲンが減少するのは、月経初日や排卵日で、この時期に片頭痛が生じやすいといわれています。月経前から月経中に起こる片頭痛は、他の時期におこる発作に比べ、持続時間が長い、痛みが強い、再燃しやすい、ほとんどの場合に前兆がないなどの特徴があり、市販の鎮痛剤があまり効かないことが多いといわれています。
ICHD- Ⅱでは、前兆のない片頭痛を A1.1 として扱っています。
そこでは、前兆のない片頭痛をさらに以下のように分類しています。【前兆のない片頭痛の分類】
- A1.1.1 前兆のない純粋月経時片頭痛
- A1.1.2 前兆のない月経関連片頭痛
- A1.1.3 前兆のない非月経時片頭痛
A1.1.1 前兆のない純粋月経時片頭痛は、発作は月経開始日( Day 1 ) ±2 日(すなわち月経開始2日前から月経3日目まで)のみに生じ、月経3周期中2周期以上で認め、その他の時期には認めないものです。
A1.1.2 前兆のない月経関連片頭痛は A1.1.1 で定義した時期に加え、その他の時期にも発作を認めるものです。
月経と片頭痛の関連をみるためには、少なくとも月経3周期が必要とされています。
純粋月経時片頭痛は、月経関連片頭痛よりもかなり少ないといわれています。つまり、月経時の頭痛に加え、月経時以外の時期にも頭痛発作を訴える患者様が多くを占めます。トップに戻る片頭痛メニューに戻る妊娠時片頭痛
2010/01/01 - 更新:2013/12/01妊娠中はエストロゲンが高濃度に維持されます。このことにより、妊娠後期には約70%の方が、 片頭痛発作が軽減します。しかし、妊娠中に、片頭痛治療薬が必要な患者様もいます。
一般的には、妊娠中に片頭痛治療薬が必要な場合には、第一選択はアセトアミノフェノンと されています。
しかし、効果がない場合、トリプタン製剤が使用することができます。
妊婦または妊娠している可能性のある女性に、トリプタン製剤は、治療上の有益性が 危険性を上回る場合にのみ投与すると薬剤添付文書に記載されています。その場合にも十分な 説明が必要です。妊娠中の片頭痛の予防薬は、原則として使用しません。
慢性頭痛の診療ガイドラインでは経験的にβブロッカー(プロプラノロール)が使用されます。「頭痛のすべて」鈴木則宏先生編集(中山書店)の中で、五十嵐久佳先生は 「妊娠・出産と片頭痛」について述べられています。そこでは、プロプラノロール・ バルプロ酸・アミトリプチリンの使用は、治療上の有益性が危険性を上回る場合にのみ 投与すると記載されています。ロメリジンは禁忌です。
尚、FDAから、片頭痛の予防薬としてバルプロ酸の使用は禁忌とされました。
また、エビデンスの質は劣りますが、ビタミンB2や呉茱萸湯などは試してよいと記載されています。
五十嵐久佳先生は、2013年のペインクリニックの雑誌(34:939-947, 2013)の中で、妊婦の片頭痛の予防薬について表示されており下記に紹介します。薬物名 添付文書 FDA危険度分類 ロメリジン 禁忌 アメリカでは販売されていない プロプラノロール 緊急、
やむをえない場合以外は回避C バルプロ酸 原則禁忌、有益のみ ×(片頭痛) トピラマート (てんかん)有益のみ C アミトリプチリン 有益のみ D FDA危険度分類。A:妊娠における比較試験で危険性なし。B:妊婦での危険性の証拠はない。
C:危険性を否定できない。D:危険性を示す証拠がある。×:妊娠中は禁忌
注意事項:リザトリプタンとプロプラノロールの併用は禁忌です。トップに戻る片頭痛メニューに戻る授乳と片頭痛治療薬
更新:2012/07/01妊娠中はエストロゲンが高濃度に維持されることにより、約80%の方が、片頭痛発作が軽減しますが、 出産後はエストロゲン濃度の低下に伴って、再び片頭痛発作が起こるようになるといわれています。
半数以上の方が、出産第1週で片頭痛を再発すると報告されています。 この時期は、授乳期に当たります。
片頭痛治療薬の服用と授乳については、注意が必要です。薬剤の添付文書が参考になります。
しかし、実際の臨床の場では、国立成育医療研究センターのホームページで 授乳中に安全に使用できると考えられている薬が示されています。
一般の方もみられるようになっていますので、興味のある方はご参照ください。国立成育医療研究センター:妊娠と薬情報センター【授乳中の片頭痛治療薬投与について】
鎮痛剤
日本の薬剤添付文書上、授乳中の投与に制限がない鎮痛剤としてはアセトアミノフェンがあります。
AAPガイドライン(アメリカ)では、アセトアミノフェン・イブプロフェン・メフェナム酸・ ナプロキセンが投与可能(日本の添付文書ではアセトアミノフェン以外は投与時授乳不可)とされています。 従って第一選択薬は
アセトアミノフェンと考えられます。上記の国立成育医療研究センターのホームページでは、アセトアミノフェンの他にイブプロフェン、 ナプロキセンなどが解熱・鎮痛剤として使用可能と記載されています。
トリプタン製剤
日本の薬剤添付文書では、スマトリプタン(イミグラン)以外の全てのトリプタン製剤は、 投与時は授乳を避けることとなっています。スマトリプタン(イミグラン)のみ2005年9月の 添付文書改訂以降12時間授乳を中止することになりました。
AAPのガイドラインでは、スマトリプタンは、唯一、授乳時の投与が容認される トリプタン製剤としてリストアップされています。
日本頭痛学会の慢性頭痛の診療学会のガイドラインでは、トリプタン製剤を使用した場合には、 使用して24時間経過した後に授乳させるとあります。
先に述べた理由で、授乳中にトリプタン製剤を使う場合は、スマトリプタンが最も無難な選択で、 スマトリプタンを内服した場合には、内服後12時間授乳を避ければほぼ問題ないと考えられます。国立成育医療研究センターのホームページでは、スマトリプタンのほかに エレトリプタン(レルパックス)が片頭痛発作時に使用可能と記載されています。
トップに戻る片頭痛メニューに戻る妊娠期/授乳期の制吐剤
2013/12/01妊娠期と授乳期の制吐剤の選択は異なります。
妊娠期 授乳期 メトクロプラミド(商品名プリンペラン) ドンペリドン(商品名ナウゼリン) トップに戻る片頭痛メニューに戻る胎児および新生児への薬剤の影響について
2011/07/01通常、以下のような区分に分けて考えられます。
牧田先生の論文(medicina vol43 no11 2006 p1904-1906)を引用させていただきました。1. 受精前から妊娠3週6日まで
この時期に妊娠を診断することは事実上不可能であるが、受精後2週間以内に薬剤の影響を 強く受けた場合は、着床しないか流産するか、あるいは完全に修復されて健児を出産する (all or noneの法則)とされています。したがってこの時期に使用した薬剤により 胎児奇形を認めることはないとされています。
2. 妊娠4週0日から7週6日まで
この時期は胎児の重要な臓器が発生する時期に相当し、薬剤による催奇形性に最も敏感な時期 (絶対過渡期)とされています。したがってこの時期には、可能な限り薬剤の投与は避けることが望ましいとされています。
3. 妊娠8週0日から15週6日まで
この時期には胎児の重要な臓器の発生は終了しているが、性器の分化や口蓋の閉鎖などは 続いているため、催奇形性があるといわれている薬剤の投与は避けるべきとされています。
4. 妊娠16週0日から分娩まで
たとえどのような薬剤を投与したとしても、この時期に胎児奇形が生じることはないとされています。
しかし、母体に投与された薬剤は胎盤を介して胎児側に移行するため、胎児の機能的発育に 影響を及ぼす可能性のある薬剤の使用は避ける必要があります。5. 授乳期
授乳期における使用に関して必ずしも明確な指針はないが、母乳への以降を考慮すれば 可能ならば投与しないことが望ましく、特に生後1週間以内の新生児では薬物の代謝能力が 不十分なため注意が必要と考えられています。
しかしやむを得ず使用する場合は、授乳を一時中断することで 新生児へのリスクは回避されます。トップに戻る片頭痛メニューに戻る経口避妊薬(ピル)の使用について
2013/03/01前兆のある片頭痛の患者様では、経口避妊薬(ピル)は禁忌(使用してはいけない)になっています。
片頭痛と脳梗塞の関連については、これまでさまざまな報告があります。その中で有名な報告が下記の二編です。これまでの報告をまとめ、統計解析が行なわれています。
片頭痛患者で経口避妊薬を使用すると脳梗塞の発症の相対危険度は、Kurth Tの報告で7.02、Etminan Mの報告で8.72と報告されています。片頭痛の患者様では、経口避妊薬を使用すると脳梗塞発症の危険性が高まるという報告です。著者 片頭痛全体 前兆のない片頭痛 前兆のある片頭痛 経口避妊薬使用 KurthT
(2010)1.73 1.23 2.16 7.02 Etminan M
(2005)2.16 1.83 2.27 8.72 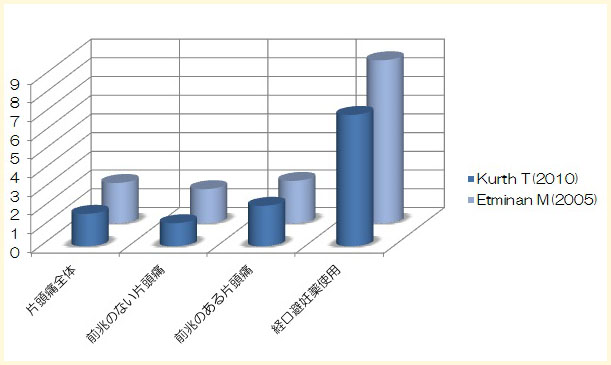
繰り返しになりますが、前兆のある片頭痛の患者様では、経口避妊薬(ピル)は禁忌です。 その他の片頭痛の患者様でも、経口避妊薬(ピル)の使用については注意が必要です。
著者 タイトル 1 Kurth T The association of migraine with ischemic stroke. Curr Neuro Neuro Reports 10:133-139,2010 2 Etminan M Risk of ischaemic stroke in people with migraine: systematic review and meta-analysis of observational studies. BMJ 330:63-63,2005 トップに戻る片頭痛メニューに戻る小児の片頭痛の診断基準
2010/12/01-2014.04.01更新慢性頭痛の診療ガイドライン2013により、小児の片頭痛の診断基準の記載に変更がみられました。
1.1 前兆のない片頭痛
- B-Dを満たす頭痛発作が 5 回以上ある
- 頭痛の持続時間は 4-72 時間(未治療もしくは治療が無効の場合)
- 頭痛は以下の特徴の少なくとも 2 項目を満たす
- 片側性
- 拍動性
- 中等度~重度の頭痛
- 日常的な動作(歩行や階段昇降などの)により頭痛が増悪する、あるいは頭痛のために日常的な動作を避ける
- 頭痛発作中に少なくとも以下の 1 項目を満たす
- 悪心または嘔吐(あるいはその両方)
- 光過敏および音過敏
- その他の疾患によらない
赤字で示したところには注意点が設けられています。
①小児では1-72時間としてもよいかもしれない。
②年少児の片頭痛は両側性(前頭側頭部)である場合が多い。小児における後頭部痛は稀である。
③年少児の光過敏および音過敏は、行動から推測できるものと思われる。前兆のある片頭痛は、成人との比較で特記事項はないとされています。
この他に 1.3小児周期性症候群(片頭痛に移行するものが多いもの) があります。国際頭痛分類第3版βでは、これらは、片頭痛に関連する周期性症候群として記載されるようになりました。
トップに戻る片頭痛メニューに戻る小児の片頭痛の治療-慢性頭痛の診療ガイドライン2013から抜粋-
2014/04/01小児の片頭痛の治療薬について、慢性頭痛の診療ガイドライン2013で、改定があったので紹介します。
尚、慢性頭痛の診療ガイドライン2006及び白石先生の報告を紹介したものも、削除せず下記に存続と致しました。【急性期治療薬】
第一選択薬はイブプロフェンとアセトアミノフェノンです。イブプロフェンは最良の鎮痛作用をしめすと記載されています。
トリプタン製剤は、小児片頭痛にスマトリプタン点鼻が有効かつ安全な薬剤で錠剤ではリザトリプタンが有効かつ安全な薬剤とされました。
リザトリプタンの使用量は、体重20-39㎏では5㎎、体重40kg以上では10㎎を投与したRCTがあり、これが推奨されているものと考えられます。【予防治療薬】
10歳以下で肥満が問題でない小児にはシプロヘプタジンの就寝前2-4㎎投与が有効とされています。
アミトリプチリンは、広く使われている薬剤で、5-10㎎投与から開始し、1mg/kg/日に増量すると記載されています。
トピラマートも有効とされていますが、本邦では保険適応となっていません。
バルプロ酸も許与される薬剤であると記載されています。トップに戻る片頭痛メニューに戻る小児の片頭痛の治療
2010/12/01ここでは、小児片頭痛の急性期治療と予防的治療を示します。
参考文献:1)慢性頭痛のガイドライン、2)小児内科 2008 vol.40 No.5 小児の頭痛【急性期治療】
第一選択薬はアセトアミノフェノンです。体重当たり10mg/kgです。次はイブプロフェンで体重当たり5mg/kgです。
トリプタン製剤は、体重40kg以上、12歳以上の小児では成人と同量の投与が可能です。体重25-40kgであれば、成人の半量投与が使用可能とされています。25kg未満の場合も錠剤を粉砕して使用可能と考えられています。【予防的治療】
年齢 予防薬 ~小学2年生 シプロヘプタジン 0.2mg/kg/day 眠前1mgから開始し4mgまで。副作用(眠気)に注意
アミトリプチリン 10mgまたは1mg/kg/day 眠前10mgで開始。副作用(眠気、口渇、便秘)小学3・4年生 シプロヘプタジン 0.2mg/kg/day分1または分2
アミトリプチリン 10mgまたは1mg/kg/day
プロプラノロール 1-2mg/kg/day 10mg 1x/dayから開始 喘息には禁忌
バルプロ酸ナトリウム 10-30mg/kg/day 10mg/kg 2x /dayで開始小学5年生~ シプロヘプタジン 0.2mg/kg/day分1または分2
アミトリプチリン 10mgまたは1mg/kg/day
プロプラノロール 1-2mg/kg/day 10mg 1x/dayから開始 喘息には禁忌
バルプロ酸ナトリウム 10-30mg/kg/day 10mg/kg 2x /dayで開始
塩酸ロメリジン(15才以上)小児内科 2008 vol.40 No.5 小児の頭痛 白石一浩ら 小児頭痛の薬物療法を一部改変。
トップに戻る片頭痛メニューに戻るアロディニア
2010/02/01アロディニアは、異痛症と訳されます。皮膚の違和感のことです。
脊髄損傷などの後遺症で、冷たい刺激でピリピリと痛んだり、触れる刺激でピリピリ痛んだりするのは、アロディニアです。
片頭痛や群発頭痛の時にもアロディニアが認められ、最近、片頭痛の発作中にみられるアロディニアが注目されています。
片頭痛発作の初期には、前頭部から前額部に違和感が生じます。これは、髪の毛がピリピリするとか、眼鏡やコンタクトレンズが不快に感じるとかで表現されます。片頭痛発作がさらに進行すると上肢を中心に違和感が出現します。
当院でのデータでは、片頭痛の患者様の48%にアロディニアがみられました。
どうしてアロディニアが出現するのでしょうか。三叉神経が末梢性に感作され、次に三叉神経尾側核が中枢性に感作されると頭部・顔面のアロディニアが生じ、さらに視床まで中枢性に感作されると上肢(頭蓋外)のアロディニアが生じるといわれています。この事は重要です。トリプタン製剤を内服する場合は、頭蓋外のアロディニアが生じる前に内服するほうがよいと考えられています。
(感作:感覚神経の感受性が高まって、刺激に対する反応性がますこと。)
→【感作】へトップに戻る片頭痛メニューに戻る高血圧と片頭痛
2010/08/01片頭痛は若年者で発症し、その後は年齢とともに変容していきます。若年者では、高血圧を伴うことはあまりありません。しかし、中高年になると高血圧を伴う場合があります。そのような場合は、片頭痛の予防薬としてのエビデンスがあるARB製剤やβブロッカーを使用しています。
トップに戻る片頭痛メニューに戻る虚血性心疾患に併発した片頭痛について
2010/04/01先日、狭心症を合併した片頭痛の患者様が来院されました。
片頭痛の治療に有効なトリプタン製剤は、狭心症や心筋梗塞などを併発されている患者様には禁忌とされています。つまり、トリプタン製剤は、そのような虚血性心疾患に合併した片頭痛の患者様には使用できません。
現状では、そのような患者様に対しては、治療の必要があれば、片頭痛の予防薬を使用し、鎮痛剤(普通鎮痛剤やNASID)で加療するほかありません。
現在、CGRP受容体拮抗薬が、欧米で開発され治験中です。このお薬は、血管系に対してよりも、中枢(脳)に効くと考えられています。虚血性心疾患を合併した片頭痛の患者様にも使用可能と考えられています。→【CGRP受容体拮抗薬】へトップに戻る片頭痛メニューに戻る― ここからは緊張型頭痛です ―
緊張型頭痛 緊張型頭痛の治療 緊張型頭痛
2009/11/01→2014/12/01更新緊張型頭痛は、いろいろな調査で生涯有病率が30-78%と報告され、最も多い頭痛です。しかし、頭痛の程度が軽度から中等度であることが多く、実際に頭痛外来を受診される方は、片頭痛の方ほど多くありません。
ここで、現行の国際頭痛分類第二版(ICHD Ⅲβ)による緊張型頭痛の診断基準(一部省略)を示します。
【緊張型頭痛の診断基準(一部省略)】
- 頭痛の頻度は、下に示します
- 頭痛は 30 分~ 7 日間持続する (稀発反復性、頻発反復性)
(慢性緊張型頭痛の場合は、頭痛は数時間-数日間、または絶え間なく持続する) - 以下の4つの特徴のうち少なくとも 2 項目を満たす
- 両側性
- 性状は圧迫感または締めつけ感 ( 非拍動性 )
- 強さは軽度~中等度
- 歩行や階段の昇降のような日常的な動作により増悪しない
- 以下の両方を満たす
- 悪心や嘔吐はない
- 光過敏や音過敏はあってもどちらか一方のみ
- ほかに最適なICHD-3の診断がない
- 頻度について
- 2.1:稀発反復性緊張型頭痛: 1ヵ月に 1日未満 ( 年間 12日未満 )
- 2.2:頻発反復性緊張型頭痛: 1ヵ月に 1日以上14日(年間 12日以上 180日未満
- 2.3:慢性緊張型頭痛: 1ヵ月に 15日以上 ( 年間 180日以上 )
この診断基準でわかるように、緊張型頭痛は、両側性の締めつけられるような軽度から中等度の頭痛で、片頭痛や群発頭痛のような特徴的な頭痛ではありません。一般に、筋肉の緊張を原因とするもの、いろいろなストレスからくるもの、片頭痛から移行するものなどさまざまの頭痛が含まれています。
【症例イメージ】
これまでの経験から作成した、症例のイメージを示します。50代 男性
数年前から、週に3-4日程度、後頭部から後頚部にかけて重い感じ、圧迫されるような痛みがある。気分転換に頭を回したりすると比較的楽になる。重い圧迫されたような軽度の頭痛は、デスクワークが主体となる午前中に多い。
ストレスが加わるとその痛みは若干強くなるが、鎮痛剤を服用するほどではなく、湿布や経皮吸収型消炎鎮痛剤(スミルスチィック)で効果があり、デスクワークが終わると午後からは殆んど痛みはなく、仕事が終わると全く痛みは感じない。トップに戻る緊張型頭痛の治療
2012/04/01緊張型頭痛で、当院の頭痛外来を受診される患者様はそれほど多くありません。そして薬剤の治療を必要とされる方もそれほど多くはありません。
ここでは緊張型頭痛の治療について、慢性頭痛の診療ガイドライン(医学書院)を参考に治療方法を紹介します。治療は、非薬物療法と薬物療法に分けられます。【非薬物療法について】
緊張型頭痛は薬物療法を必要としないことも多く、日常生活の中で細かな工夫により対応できることが多いようです。緊張型頭痛は、うつむき姿勢によって起こりやすいといわれています。 このような姿勢を避け、頭部の重さを支える後頚筋群(僧帽筋など)の緊張をとる軽い運動を行うと効果的なことが多いようです。
心因的な素因も多く、気持ちの切り替え・精神面でのリラックスも必要となることが多いようです。また、睡眠も重要な因子と考えられています。睡眠不足、不適切な姿位での睡眠は緊張型頭痛を悪化させることがあり、健康的な睡眠をとること、適切な枕を使用することなどが大切です。【薬物療法について】
緊張型頭痛では、決め手となるような薬物療法はあまりありません。一般的には下記があります。
- 急性期治療薬
- 鎮痛剤(NSAIDs、アセトアミノフェンなど)
- 抗不安薬
- 抗うつ剤
- カフェイン
- 筋弛緩剤
- その他
- 予防薬 慢性緊張型頭痛の際に必要となることが多いようです。
トップに戻る― ここからは群発頭痛です ―
群発頭痛 群発頭痛の治療と予防 スマトリプタンの自己注射
についてイミグランキット皮下注
3mgの販売後調査成績酸素吸入療法 アメリカでの群発頭痛の分析 TACs 群発頭痛の不思議1 群発頭痛の不思議2 群発頭痛
更新:2014/12/01群発頭痛の患者様は、自分の疾患が群発頭痛ではないかと疑っていることが多いようです。群発頭痛は、片頭痛よりも少なく、男性に多い疾患です。群発頭痛とは、一体どういう頭痛でしょうか。
【群発頭痛の特徴】
- 一側性の頭痛で、眼窩部や上眼窩部または側頭部の部位に生じる。
- 重度~極めて重度の頭痛です。
しばしば、えぐられるような、きりきりと突き刺すような痛みと表現されます。 - 持続時間は、15分から180分が多いようです。
- 発作頻度は、2日(数日)に1回から、1日に8回程度といわれています。
- 群発の期間は、1ヶ月弱から2ヶ月程度で、ほとんど毎日頭痛が出現します。
- 群発の時期は、数年に1度から、1年に数度といわれています。
- いろいろな自律神経症状(結膜充血、流涙、鼻閉、鼻漏、発汗など)を
伴うことがあります。 - 群発の期間には、飲酒が頭痛発作の引き金となることがすくなくありません。
- 頭痛の間は、落ち着きがない、あるいは興奮した様子、体に力を入れて耐えているなどの様子がみられます。
上記のように、症状は比較的特徴的です。
1年に1度か2度、1ヵ月程度、毎日1-2時間程度(同じ時間帯が多い)、激痛発作が一側に襲ってくる、そのような頭痛です。一般の医師には、なじみがうすいのですが、ネットで自己診断ができてしまうような頭痛です。
治療には、疼痛発作の時期に痛みを抑える治療と、群発の時期に痛みがこないように予防する治療があります。参考文献:
国際頭痛学会・頭痛分類委員会 著:国際頭痛分類 第2版
寺本 純 著:頭痛クリニック 3トップに戻る群発頭痛メニューに戻る群発頭痛の治療と予防
更新:2014/12/01群発頭痛の治療には、発作時の激痛を抑える急性期の治療と、群発の時期に激痛がこないように予防する治療があります。
【群発頭痛急性期(発作期)の治療】
- スマトリプタン(イミグラン皮下投与)
スマトリプタン6mgの皮下投与は、15分で74%が減弱し、
30分で77%に完全寛解が得られることが報告されています。
現在、最も有効な治療方法と考えられています。
病院で行なう注射薬と自己注射薬の2種類があります。
→ スマトリプタンの自己注射について をご参考ください。 - 酸素吸入:7リットル/分で15分間吸入が有効です。
- その他のトリプタン療法:そのほかにスマトリプタン点鼻や ゾルミトリプタン5-10mgの経口投与が有効とされています。
- オクトレオチドの皮下注
【群発頭痛の予防】
- ベラパミル(ワソラン)の予防効果が報告されています。 副作用に心不全、徐脈、便秘があります。
- ベラパミルの効果が出現するまで、ステロイドを併用することが有用とされています
- その他:炭酸リチウム、バルプロ酸(デパケン)、ガバペンチン、トピラマート、ロメリジンなどの有効性が報告されています。
トップに戻る群発頭痛メニューに戻るスマトリプタンの自己注射について(イミグランキット皮下注3mg)
2009/12/01→2014/12/01更新これまでは、スマトリプタンの注射治療は病院でしかできませんでした。
2008年にスマトリプタン自己注射剤(イミグランキット皮下注3mg)が使用可能となり、群発頭痛やこれまでの治療で十分な効果が得られなかった片頭痛などの患者様に対して、在宅で自己治療が可能となりました。
この事は、夜間や休日のため、仕事や急用のために病院に通院できない患者様に福音となりました。
使用方法は、十分に注意する必要があります。
スマトリプタン自己注射剤の使用にあたっては下記の注意が必要です。- 激痛発作をきたす群発頭痛、嘔吐が強く薬剤を内服できない片頭痛、
これまでの治療で十分な効果が得られなかった片頭痛などの患者様を対象とします。
そのため、診断および治療経過が明確な患者様が対象となります。 - 使用にあたっては、スマトリプタンの皮下注が頭痛発作に効果があり 副作用がないことが、確かめられていることが重要と考えられています。
- 使用にあたっては、外来で、自信が持てるまで 使用手技を十分に練習することが大切です。
- 使用結果をダイアリーなどに記載し、、 その効果や副作用などを確認していくことも重要です。
イミグランキット皮下注 3mgトップに戻る群発頭痛メニューに戻るイミグランキット皮下注3mgの販売後調査成績
2010/06/01→2014/12/01更新2008年2月、イミグランキット皮下注3mgが販売されました。激痛発作をきたす群発頭痛、嘔吐が強く薬剤を内服できない片頭痛、これまでの治療で十分な効果が得られなかった片頭痛に対して、患者様が病院に来なくても御自身で治療できるようになりました。2010年5月に、清水俊彦先生らにより、全国43施設の医療機関から販売後の調査成績が報告されましたので紹介します。また、当院でのイミグランキット皮下注3mgの使用状況を示します。
【イミグランキット皮下注3mgの販売後調査成績の紹介】
(新薬と臨床 平成22年5月号 清水俊彦先生著より)
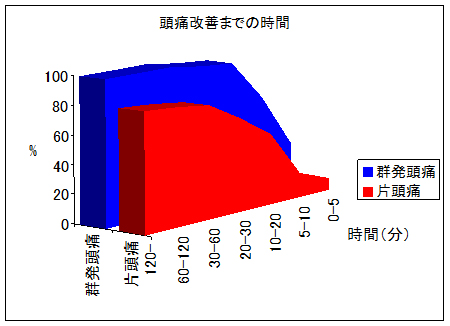
- 群発頭痛60例では、60例全例(100%)が有効でした。一方、片頭痛では103例中92例(89.3%)が有効でした。頭痛改善までの時間に関しては、群発頭痛では、投与後10分までで66.7%に有効性を認め、片頭痛では投与後20分までで49.5%に有効性を認められ、即効性が確認されています。下図を参照ください。
- 副作用に関しては、解析ができた173例中28例(16.2%)に認められ、悪心、胸部不快感、動悸、倦怠感、傾眠などでした。いずれも非重篤なものでした。
- キット製剤が適正に使用できたのは173例中171例(98.8%)でした。
- 患者様の使用感のアンケートでは75%以上が、良好もしくはやや良好でした。
- ①イミグランキット皮下注3mgは、群発頭痛及び片頭痛に対して、高い有効性と高い安全性が示されました。
- ②特に群発頭痛では、100%に効果があり即効性が示されました。
【私のイミグランキット皮下注3mg処方経験について】
イミグランキット皮下注3mgの処方は、激痛発作をきたす群発頭痛、嘔吐が強く薬剤を内服できない片頭痛、これまでの治療で十分な効果が得られなかった片頭痛などの患者様を対象としています。そのため、診断および治療経過が明確な患者様が対象となります。
現在、発作時の治療が必要な群発頭痛の患者様全てにイミグランキット皮下注3mgを処方しています。片頭痛の患者様は、発作時に当科を受診され、外来でイミグラン3mg皮下注を行い効果があった患者様に処方しています。
群発頭痛の患者様では、市販後調査の結果と同様に全ての患者様に効果がみられました。
正確に時間の記載がある例では、5分で効果が出始め、7分で完全に消失したという患者様もいらっしゃいました。全例で皮下注後に速やかに痛みは消失しています。トップに戻る群発頭痛メニューに戻る群発頭痛に対する酸素吸入療法
2013/1/1→2014/12/01更新群発頭痛に対してはスマトリプタン皮下注が第一選択です。
第二選択としては①スマトリプタン点鼻、②ゾルミトリプタン内服、③酸素吸入療法があります。
ここでは、酸素吸入療法について紹介します。
群発頭痛に対する酸素吸入療法はメイヨークリニックのHortonらによって始められました。
100%純酸素を7-10L/minをフェイスマスクで15min投与すると70-80%の患者に効果があったと1981年Kurdowらによって報告されました。
100%純酸素を10-15L/minをフェイスマスクで投与すると低用量で効果がない患者に効果があることが2004年Rozenらによって報告されました。
酸素吸入療法がどうして効果があるのかはわかっていません。
酸素投与の有利な点は、1日に何回も使用できることです。有意な副作用もありません。しかし、酸素ボンベを準備しなければなりません。
スマトリプタン皮下注やスマトリプタン点鼻ができない患者様には、酸素ボンベを準備し酸素吸入療法が行なわれています。
注意事項:酸素を用いるので火に十分な注意が必要です。
スマトリプタン皮下注は1日に2回までしか使用できません。著者 タイトル 1 Horton BT Histaminic cephalgia. Lancet 72:92-98, 1952 2 Kudrow L Response of cluster headache attacks to oxygen inhalation.Headache 21:1-4, 1981 3 Rozen TD High oxygen flow rates improve headache response in previously oxygen refractory cluster headache patients.Headache 44:483-484,2004 トップに戻る群発頭痛メニューに戻るアメリカでの群発頭痛患者の分析
2013/1/1群発頭痛の病態について、データ解析はこれまであまり行われてきませんでした。
2012年にアメリカにおける群発頭痛の現状について報告されましたので呈示します。日本人とは人種・身長・体重・環境など違う点もありますが参考になると思います。
アメリカでは群発頭痛で50万人以上の人が苦しんでいると推測されています。しかし、頭痛治療が発展しているアメリカでさえ、これまで十分なデータ解析が行なわれてきませんでした。今回、US Cluster Headache Survey(アメリカ群発頭痛調査)によって詳しい調査が行われました。
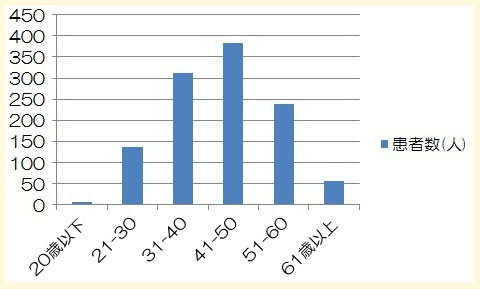
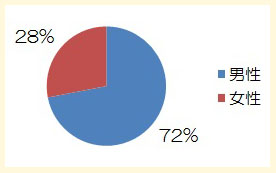
2008年10月から12月にかけて、群発頭痛の患者1184名(男性816名(72%)、女性318名(28%))について調査が行われました。
年齢構成と性別を示します。
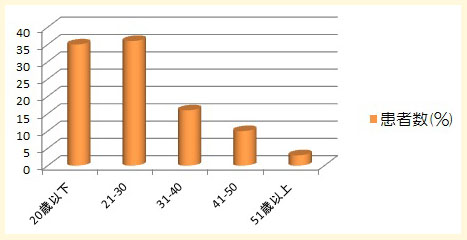
【群発頭痛発症時の年齢】
群発頭痛発症時の年齢を示します。50歳以上で発症するのはわずか3%にしかすぎません。
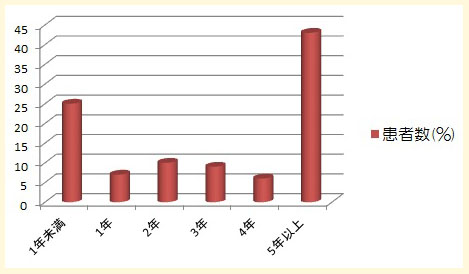
【群発頭痛と正確な診断がつくまでの期間】
群発頭痛と正確な診断がつくまでの期間を示します。正確な診断がつくまでに5年以上かかった患者が43%を占めています。
【群発頭痛の家族歴】
82%の人は家族に群発頭痛の人はいないと答えています。第一親等に群発頭痛の人がいたのは17%だそうです。
【前兆について】
これまで群発頭痛の前兆についてはあまり触れられてきませんでしたが、この報告では詳しく報告されています。21%の患者に前兆を認めています。前兆は、視覚系・感覚系・言語そしてめまいやフラフラ感など多岐にわたっています。前兆の持続時間は、92%で25分未満となっています。
【群発頭痛に併発する症状】
群発頭痛は自律神経症状やその他の症状を併発します。その頻度はこれまであまり明確には示されてきませんでしたが、この論文で示されました。
片頭痛でよくみられる光過敏・音過敏・嘔気・嘔吐が群発頭痛でもみられることが明らかとなっています。
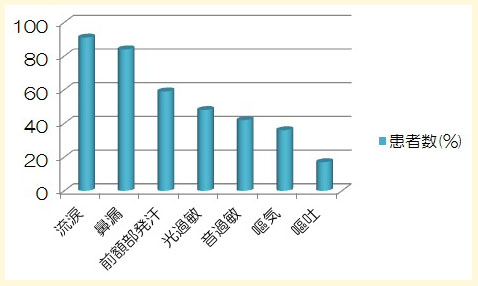
【群発頭痛の痛みの性状と部位】
痛みは、最も多いのは鋭い痛みで85%にのぼります。45%は拍動性、44%は圧迫感という表現です。
右側が49%、左側が44%です。眼の奥が88%、上歯が44%、顎が37%、耳が28%、肩が16%です。眼窩、前頭部、側頭部ばかりに限られていないことがわかります。【群発頭痛と喫煙】
群発頭痛の患者の73%にactiveな喫煙があります。タバコを全く吸ったことのない患者は17%のみです。
群発頭痛が始まってから、タバコをやめた人は18%、以前と変わらない人は45%、タバコを吸う頻度が減った人が16%、増えた人が8%というデータも紹介されています。【群発頭痛とアルコール、他の誘発因子】
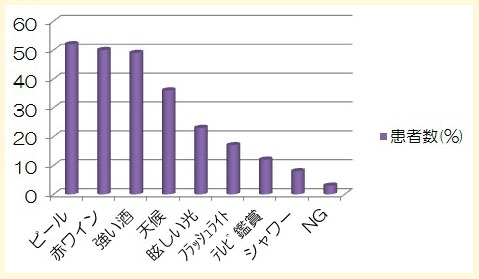
患者の65%が飲酒をたしなみます。52%で飲酒が群発頭痛の引きがねになっています。引き金になるお酒で頻度の高い物は、ビール、赤ワイン、強い酒となっています。
その他の誘発因子として、天候の変化(36%)、臭い(28%)、bright lights(23%)、flush lights(17%)、テレビ鑑賞(12%)、シャワー(8%)、ニトログリセリン(3%)となっています。
【月別の群発頭痛】
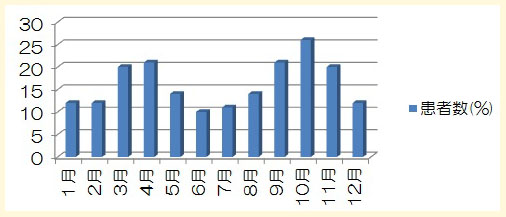
群発頭痛が起き始める月の頻度を示します。10月が最も多く26%、次いで9月4月3月11月となっています。秋と春ということでしょうか。しかし有意な差はありません。
【1日の頻度】
1日の頻度では、2回が最も多く(24%)、1回(22%)、3回(18%)、4回(12%)とつづき、1日に5-8回は約20%となっています。
【時刻別の群発頭痛】
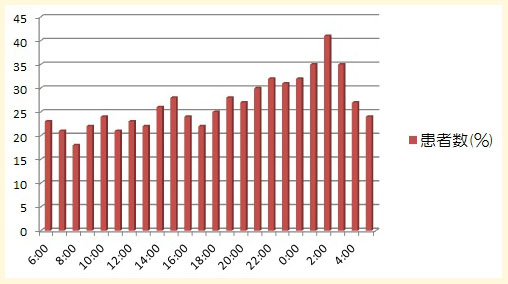
時刻別の頻度を示します。午前2時から3時というものが最も多く、午前1時から午前4時の間が多くなっています。
著者 タイトル 1 Rozen TD Cluster Headache in the United States of America. Headache :99-113, 2012 トップに戻る群発頭痛メニューに戻る三叉神経・自律神経性頭痛(TACs)
2010/03/01→2014.12.01更新ICHD-3βにより、大項目が、三叉神経・自律神経性頭痛(TACs)となりました。
この中に、群発頭痛、発作性片側頭痛、short-lasting unilateral neuralgiform headache attacks(短時間持続性片側神経痛様頭痛発作)、持続性片側頭痛が含まれるようになりました。持続性片側頭痛は、ICHD-2では、その他の一次性頭痛に分類されていました。
持続性片側頭痛以外の三疾患は、持続時間の短い一側性の頭痛で、結膜充血・流涙・鼻閉・鼻漏・発汗などの自律神経症状を伴う頭痛です。short-lasting unilateral neuralgiform headache attacksには、SUNCT(結膜充血および流涙を伴う短時間持続性片側神経痛様頭痛発作)とSUNA(頭部自律神経症状を伴う短時間持続性片側神経痛様頭痛発作)が含まれます。
これら三疾患、群発頭痛、発作性片側頭痛、short-lasting unilateral neuralgiform headache attacks(短時間持続性片側神経痛様頭痛発作)を鑑別することは容易ではありません。鑑別は、下記の表を参考にしてください。これらの疾患を鑑別することは、各々の治療方法が異なりとても大切なことです。
尚、診断基準の和訳が発表され次第、和文と致します。【群発頭痛】
【発作性片側頭痛】
発作性片側頭痛の診断基準(ICHD-Ⅲβ)を示します。
- B-Eを満たす発作が20回以上ある
- 重度の一側性の痛みが、眼窩部、眼窩上部または側頭部のいずれか1つ以上の部位に2–30分間持続する
- 痛みと同側に少なくとも以下の症状あるいは徴候の1項目を伴う
- 結膜充血または流涙(あるいはその両方)
- 鼻閉または鼻漏(あるいはその両方)
- 眼瞼浮腫
- 前額部および顔面の発汗
- 前額部および顔面の紅潮
- 耳閉感
- 縮瞳または眼瞼下垂(あるいはその両方)
- 発作の頻度は病悩期間の半分以上においては、5回/以上である
- 発作は治療量のインドメタシンで完全寛解する
- ほかに最適なICHD-3の診断がない
発作性片側頭痛の治療薬にはインドメサシンが推奨されています。経口薬の場合は75㎎まで、坐薬の場合は100㎎までとされています。
【短時間持続性片側神経痛様頭痛発作】
短時間持続性片側神経痛様頭痛発作の診断基準(ICHD-Ⅲβ)を示します。これにはSUNCTとSUNAがふくまれます。
- B-Dを満たす発作が20回以上ある
- 中等度-重度の一側性の痛みが、眼窩部、眼窩上部または側頭部またはその他の三叉神経支配領域に、単発性あるいは多発性の刺痛、鋸歯状パターン(saw-tooth pattern)として1-600秒間持続する
- 頭痛と同側に少なくとも以下の頭部自律神経症状あるいは徴候の1項目を伴う
- 結膜充血または流涙(あるいはその両方)
- 鼻閉または鼻漏(あるいはその両方)
- 眼瞼浮腫
- 前額部および顔面の発汗
- 前額部および顔面の紅潮
- 耳閉感
- 縮瞳または眼瞼下垂(あるいはその両方)
- 発作時期の半分以上においては、発作の頻度が1日に1回/以上である
- ほかに最適なICHD-3の診断がない
短時間持続性片側神経痛様頭痛発作の治療薬にはラモトリギンが有効とされています。その他にガバペンチンやトピラマートも有効とされています。リドカインの静注を有効とする報告もあります。
【結膜充血および流涙を伴う短時間持続性片側神経痛様頭痛発作(SUNCT)】
SUNCTの診断基準(ICHD-Ⅲβ)を示します。
- 3.3短時間持続性片側神経痛様頭痛発作の診断基準を満たす発作がある
- 結膜充血および流涙を伴う
頭部自律神経症状を伴う短時間持続性片側神経痛様頭痛発作(SUNA)
SUNAの診断基準(ICHD-Ⅲβ)を示します。
- 3.3短時間持続性片側神経痛様頭痛発作の診断基準を満たす発作があり、Bを満たす
- 結膜充血あるいは流涙があってもいずれか1つのみ
その他によく似た頭痛に、三叉神経痛や一次性穿刺様頭痛があります。これらは各々を参照ください。
(→三叉神経痛へ)(→一次性穿刺様頭痛へ) 一次性穿刺様頭痛は、上記のような自律神経の症状がなく、痛みの持続時間が数秒と短いのが特徴です。Goadsbyらが報告したTAC三疾患の比較について表示します。
(一部、頭痛診療ハンドブック 鈴木則宏教授編集 中外医学社を参照しています)三叉神経・自律神経性頭痛(TAC)三疾患の比較
群発頭痛 発作性片側頭痛 SUNCT / SUNA 男性:女性 3:1 1:1 3:2 頭痛 性状 鋭い/刺すような/拍動性の 重症度 非常に重症 重症 分布 三叉神経第1枝>第2脊髄神経>三叉神経第2枝>三叉神経第3枝 頭痛発作 頭痛回数(回/日) 1-8回/日 20回/日 100回/日 持続時間(分) 15-180分 2-30分 1秒-10分 誘因 飲酒 +++ + - ニトログリセリン +++ + - 皮膚への刺激 - - +++ 興奮/落ち着きがない(%) 90% 80% 65% 発作:慢性 90:10 35:65 10:90 周期性 あり なし なし 治療効果 酸素 70% 効果なし 効果なし スマトリプタン皮下注 90% 20% 10%以下 インドメサシン 効果なし 100% 効果なし 発作時の片頭痛兆候 嘔気 50% 40% 25% 光過敏/音過敏 65% 65% 25%
トップに戻る群発頭痛メニューに戻る群発頭痛の不思議
2011/10/01群発頭痛を考えると不思議なことばかりです。群発頭痛の特徴は、以前紹介しました。
これらすべての特徴が、すべて何故かと考えさせられます。
激しい痛みは、三叉神経の領域の痛みです。しかし三叉神経の第1枝が主です。特徴的な自律神経症状があります。副交感神経刺激症状(流涙、鼻閉、鼻水)、交感神経障害症状のHorner症候群と交感神経刺激症状の発汗です。
その他に、時間のファクターがあるということ、しかも年単位の周期と日内の周期の二つの周期があります。アルコールが頭痛を引き起こすことや年齢と性比に特徴があるなど不思議なことがたくさんあります。
ここでは、群発頭痛の起こる機序について考えてみます。
慢性頭痛の診療ガイドライン(医学書院、p155-156)では、1)内頚動脈の周囲に起源を求める説、2)視床下部にgeneratorとしての起源を求める説、3)ニューロペプチドなどの変化より、三叉神経と血管との関係から説明しようとする説を紹介しています。そして1)内頚動脈の周囲に起源を求める説には、以下の3つの説があります。- 海綿静脈洞説
内頚動脈が拡張し、海綿静脈洞からの静脈血流出路が狭くなり、海綿静脈洞内での血液うっ滞が生じ、片側眼周囲の疼痛と随伴症状が発現するという説。 - 海綿静脈洞近傍説
Moskowitzらが提唱した説で、海綿静脈洞で集合する翼口蓋神経節由来の副交感神経線維、三叉神経由来の感覚神経線維、上頚神経節由来の交感神経線維、これらの神経症状と内頚動脈の拡張などを述べた説です。 - 破裂孔近傍説
鈴木らが提唱した説で、頚動脈管内で内頚動脈が拡張し、交感神経を圧迫すると同時に、周囲に炎症を惹起し、副交感神経系を刺激し自律神経症状をきたすとするものです。
内頚動脈周囲に起源を求める末梢性の説と、視床下部に起源を求める中枢性の説があります。
①最初にMoskowitzらが提唱した海綿静脈洞近傍説を考えてみます。彼らは、群発頭痛の症状を次の四項目あげ、各々の原因となる神経を指摘し、これらが集合する場所つまり海綿静脈近傍部(superior pericarotid caverunous sinus plexus)に原因があると考えています。
- 痛み:三叉神経第一枝(第二枝)
- Horner’s like syndrome:交感神経の障害
- 前頭部や顔面の発汗:交感神経の活性化
- 流涙・鼻閉・鼻漏:副交感神経の活性化
彼らの論文の図を提示します。
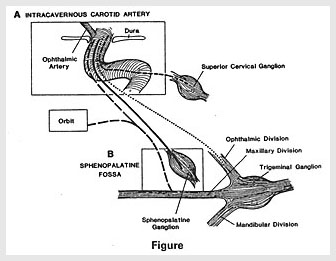
三叉神経第一枝の分枝、第二枝の分枝、上頚神経節からの交感神経、翼口蓋神経節からの副交感神経と彼らが指摘した神経はそろっています。とても興味深い説です。
次に、海綿状静脈洞の一般的解剖および鈴木らの論文(脳血管と神経支配:脳神経45:6-19,1993)などから、次のようなシェーマを考えてみました。
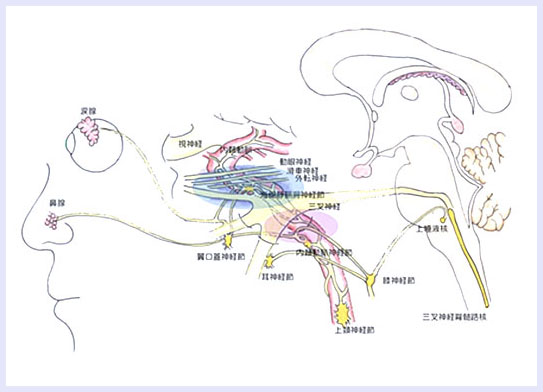
青色の部分が海綿静脈洞部です。赤色の部分は鈴木らが提唱した破裂孔付近です。
Moskowitzらが提唱した海綿静脈洞近傍説(青色の部分)も鈴木らの破裂孔説(赤色の部分)も、群発頭痛の原因を末梢の病態として捉えています。②Goadsbyらは、三叉神経系の活動が高まり、これが三叉神経脊髄路核に到達し、さらに上唾液核を刺激し、大浅錐体神経、翼突管神経、翼口蓋神経節をへて、涙腺・鼻腺を刺激するという病態を報告しました。
彼らの図およびシェーマを示します。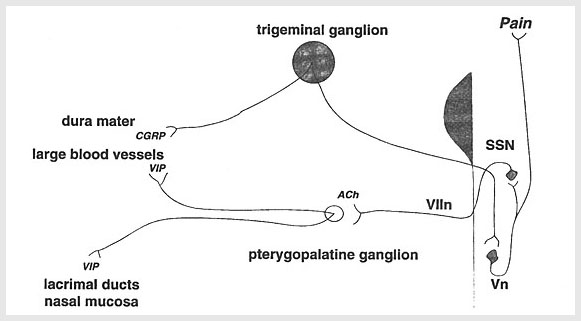
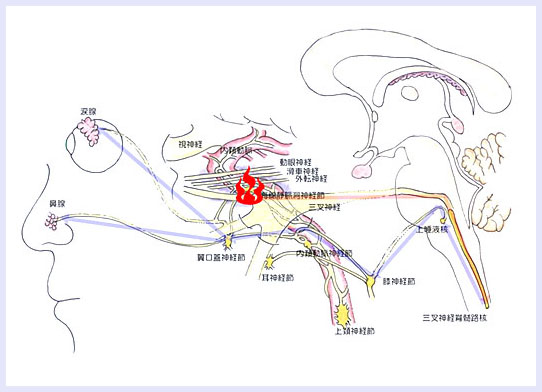
③次に中枢神経系generatorについて考えてみます。現在は、この説が有力とされています。
その候補に視床下部があげられています。視床下部の興奮が、三叉神経に伝えられ、上唾液核(顔面神経の核)につたえられます。三叉神経では痛みが生じ、上唾液核の信号は、翼口蓋神経節に伝えられ、涙腺・鼻に伝わり、流涙・鼻閉・鼻漏が惹起されるというわけです。上頚神経節への関与、また生体リズムへの関与なども考慮されています。
Ame Mayらの図を示します。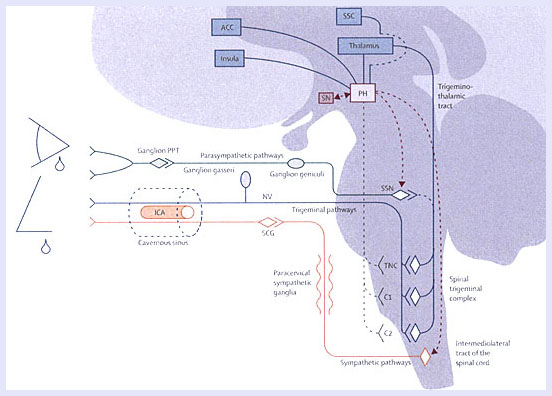
次にシェーマを示します。
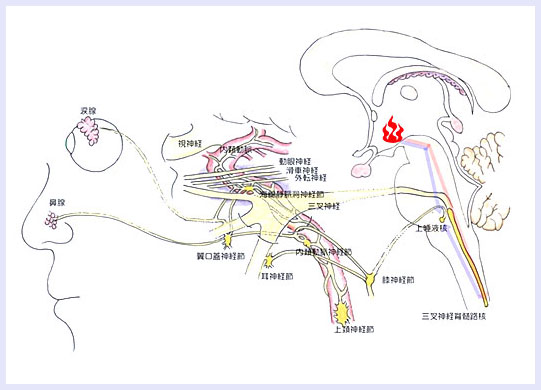
群発頭痛の病態解明は、未だ雲の中です。
参考文献を下に示します。
著者 タイトル 1 日本頭痛学会 慢性頭痛の診療のガイドライン p156-157 2 MA Moskowitz Cluster headache: Evidence for a Pathophysiologic focus in the superior pericarotid cavernous sinus plexus.Headache 28:584-586,1988 3 N Suzuki Anatomical basis for a parasympathetic and sensory innervation of the intracranial segment of the internal carotid artery in a man. Possible implication for vascular headache. Journal of the Neurological Sciences 104:19-31,1991 4 PJ Goadsby A review of paroxysmal hemicranias, SUNCT syndrome and other short-lasting headaches with autonomic feature, including new cases. Brain 120:193-209, 1997 5 Ame May Cluster headache: pathogenesis, diagnosis, and management. Lancet 366:843-855, 2005 トップに戻る群発頭痛メニューに戻る群発頭痛の不思議 part2
2012/04/01群発頭痛の治療にイミグラン自己注キットがあります。群発頭痛の診断が正しければ、100%効果があるといわれています。私たちの施設でも診断が正しければ100%効いているようです。 群発頭痛の一般的な治療は、(→群発頭痛の治療と予防)に示しています。 これらの治療は群発頭痛の予防・治療にきわめて有効です。この治療を行ってきて二つのことに気がつきました。これが本当に真実かどうかまだわかりません。その気づいたことを下に示します。
2つの真実?
①イミグラン皮下注は群発頭痛に著効し、群発頭痛の回数が減ってくる?
②イミグラン皮下注は群発頭痛に著効し、使い過ぎると効かなくなる?
①と②は相反するようですが実際に経験した事なので、各々説明します。①イミグラン皮下注は群発頭痛に著効し、群発頭痛の回数が減ってくる?
群発頭痛の特徴は(→群発頭痛)に示しています。一般的には、約1ヵ月間、片目の奥付近に激痛が襲い、頭痛の回数は1日に1-2回程度、15分から3時間くらい毎日続くというものです。イミグラン皮下注が著効します。患者さんがイミグランを連日1-2度使っているかというと、そうではありません。もちろん、ワソランやステロイドなども予防薬として使用するのですが、イミグラン皮下注の使用頻度は減っていきます。秋葉原駅前クリニック病院の大和田潔先生は第37回日本頭痛学会で同様の事を発表されています。
では、イミグラン皮下注を行うと群発頭痛が収まっていき、イミグランの使用回数が減少するのはなぜでしょう。群発頭痛の機序とイミグランの作用機序を考えていきます。群発頭痛の原因ははっきりわかっていません(→群発頭痛の不思議)。現在は、群発頭痛の原因は中枢にあると考えられています。一方、イミグランの群発頭痛に対する機序は明確ではありません。血管を収縮させて効果があると記載されていますが、明確な機序は不明と考えられます。イミグラン皮下注が中枢に作用するのではないでしょうか?そうすると、1回1回使用していくと、視床下部を鎮静させていくのではないでしょうか。
群発頭痛に対しては、適切なイミグラン皮下注による治療が極めて有効です。適切に使用していれば群発期間の頭痛は減っていくようです。②イミグラン皮下注は群発頭痛に著効していたが、使い過ぎると効かなくなる?
群発頭痛に対し、イミグラン皮下注の効果があり、群発頭痛が怖いために、早めに使用し、1日に2回までの使用というルールを超え、何回も使用するようになると、イミグランが効かなくなるようです。寺本純先生が著書「頭痛クリニック3」(診断と治療社)の中で同様の事を書かれています。では、イミグラン皮下注を頻回に行うと、効かなくなっていくのはなぜでしょう。イミグラン皮下注により、イミグランが患者側のイミグラン受容体と結合し効果があると考えると、頻回に使用することにより、イミグランの受容体が減少(薬理学の分野で受容体のdown regulationといいます)するのではないでしょうか。
現在のところ、イミグラン皮下注が効かなくなってきたケースでは、一般的な群発頭痛の予防治療を行いながら、入院加療とします。群発頭痛発作に対して有効な酸素療法を行い、その間、イミグランを中止し、患者のイミグラン受容体を回復させてあげればいいと考えています。現時点では上手く行っているようです。
群発頭痛に対しては、ルールを守った適切なイミグラン皮下注による治療が必要です。予防治療を併用し、イミグランの使用頻度には十分に注意すべきです。トップに戻る群発頭痛メニューに戻る― ここからは(その他の一次性頭痛)です―
その他の一次性頭痛 一次性咳嗽性頭痛 一次性運動時頭痛 性行為に伴う一次性頭痛 一次性雷鳴頭痛 寒冷刺激による頭痛 一次性穿刺様頭痛 睡眠時頭痛 その他の一次性頭痛
2009/10/01-2013.9.1更新片頭痛、緊張型頭痛、群発頭痛以外の一次性頭痛には、どのようなものがあるでしょうか。
国際頭痛分類第三版ベータ版(ICHD Ⅲβ)では、【その他の一次性頭痛】が大幅に改定されました。
【その他の一次性頭痛】に、寒冷刺激による頭痛、外的圧迫による頭痛、貨幣状頭痛が加えられ、持続性片側頭痛は、従来から指摘されていたように三叉神経・自律神経頭痛TACsに移動となりました。
国際頭痛分類第三版ベータ版(ICHD Ⅲβ)では、【その他の一次性頭痛】に、一次性咳嗽性頭痛、一次性労作性頭痛、性行為に伴う一次性頭痛、一次性雷鳴頭痛、寒冷刺激による頭痛、External compression headache、一次性穿刺様頭痛、貨幣状頭痛、睡眠頭痛、新規発症持続性連日性頭痛の10個の頭痛が記載されています。【一次性咳嗽性頭痛】
咳や息みによって誘発されます。
【一次性運動時頭痛】
身体的な運動中または運動後にのみ誘発されて起こります。
【性行為に伴う一次性頭痛】
性行為中に生じる頭痛です。
【一次性雷鳴頭痛】
突然に出現し、1 分未満で痛みの強さがピークに達するといわれています。他の二次性頭痛によるものとの鑑別が重要です。
【寒冷刺激による頭痛】
寒冷刺激により生じる頭痛です。
【外的圧力による頭痛】
頭蓋周囲軟部組織に加わる外的圧力により生じる頭痛です。
【一次性穿刺様頭痛】
穿刺様頭痛が出現し、持続時間は数秒以内、不規則な頻度(1日あたり1回から多数)で、単発あるいは再発するといわれています。
患者様の訴えでは、額-眼窩部にちくちく刺すような痛みが、秒の単位で、何回も繰り返し起こす痛みです。【貨幣状頭痛】
頭部の小領域(1-6cm)の頭痛とされています。
【睡眠時頭痛】
睡眠中にのみ起こり、 3ヵ月以上にわたり、1 ヶ月あたり 10 回を越えて起こり、覚醒後 15 分以上持続するといわれています。
【新規発症持続性連日性頭痛】
頭痛が、発症時より連日持続します。頭痛に特徴的なものはなく、片頭痛様であったり、緊張型頭痛様であったり、両者の要素を持つ場合もあります。
トップに戻る一次性咳嗽性頭痛
2013/08/01-2014.12.01更新咳によって誘発される咳嗽性頭痛があります。当院で一次性咳嗽性頭痛と診断したことは、これまで数例しかありません。
有病率は1%程度とされ、男性に多く、高齢者に多いと言われています。咳嗽性頭痛の約40%が症候性で、その多くがアーノルド・キアリ奇形1型に起因するとされます。
一次性咳嗽性頭痛の治療にはインドメサシンが有効とされます。
一次性咳嗽性頭痛の診断基準(ICHD-Ⅲβ)を示します。持続時間が2時間までに変更されました。
4.1 一次性咳嗽性頭痛- B-Dを満たす頭痛が2回以上ある
- 咳、いきみ、またはその他のヴァルサルヴァ手技(あるいはこれらの組み合わせ)に伴ってのみ誘発されて起こる
- 突発性に起こる
- 1秒-2時間持続する
- ほかに最適なICHD-3の診断がない
【症例イメージ】
これまで経験から作成した、症例のイメージを示します。
50代 女性
夜間、ひどく咳込み、倒れそうな激しい頭痛が出現した。この頭痛は、4-5分でおさまった。咳込むとこのような頭痛がするという訴えであった。嘔気はなかった。翌日、心配になり当科を受診した。CTとMR精査を行い、くも膜下出血や椎骨動脈解離はなく、RCVSなどの異常も認められなかった。一次性咳嗽性頭痛と診断した。説明のみで投薬は希望しなかった。トップに戻る一次性運動時頭痛
2013/08/01-2014.12.01更新運動によって誘発される一次性運動時頭痛があります。当院で一次性運動時頭痛と診断したことは、これまで数例しかありません。
有病率は1%程度とされていましたが、最近は、頻度はもう少し高いと考えられています。若年者に多いと言われています。
一次性労作性頭痛の治療にはインドメサシンが有効とされます。
運動により誘発される片頭痛をよく経験します。運動によってのみ誘発される片頭痛と鑑別するのは難しいと考えています。
一次性運動時頭痛の診断基準(ICHD-Ⅲβ)を示します。診断基準からは拍動性の頭痛という特徴は削除されましたが、拍動性が多いようです。
4.2 一次性運動時頭痛- BおよびCを満たす頭痛が2回以上ある
- 激しい身体的な運動中または運動後にのみ誘発されて起こる
- 48時間未満の持続
- ほかに最適なICHD-3の診断がない
トップに戻る性行為に伴う一次性頭痛
2013/05/01-2014.02.01更新性行為に伴う頭痛で来院される患者様は少ないのですが、1年間に数名の患者様が受診されます。性行為中の脳卒中は決して稀ではありません。くも膜下出血や椎骨動脈解離、脳出血、脳梗塞、RCVSなどによる二次性頭痛を除外することが大切です。初めて経験する激しい頭痛や今までと異なる頭痛の場合には特に注意が必要です。CTやMRIなどで、異常が認められない場合には、性行為に伴う一次性頭痛を考える必要があります。
【性行為に伴う一次性頭痛】の診断基準(ICHD-Ⅲβ)を示します。
ICHD-Ⅱでは、オルガスム前頭痛とオルガスム時頭痛のサブフォームがありましたが、今回の改定によってなくなりました。- B-Dを満たす頭部または頚部(あるいはその両方)の痛みが2回以上ある
- 性行為中にのみ誘発されて起こる
- 以下の1項目以上を認める
- 性的興奮の増強に伴い、痛みの強さが増大
- オルガスム直前か、あるいはオルガスムに伴い突発性で爆発性の強い痛み
- 重度の痛みが1分-24時間持続、または軽度の痛みが72時間まで持続(あるいはその両方)
- ほかに最適なICHD-3の診断がない
性行為に伴う一次性頭痛で受診することはあまり多くありません。頭痛全体の約1%で、男性に多いとする報告もありますが、実態は明らかではありません。発症年齢は20歳代と40歳前後の2つのピークがあります。オルガスム時の頭痛の方が多いと報告されています。オルガスム時の頭痛は爆発的な痛みで、通常は両側性で後頭部に多いとされています。2003年にFrese Aによって報告されたデータを下に示します(Neurology 2003; 61:796-800)。尚、性行為に伴う一次性頭痛がどうして生じるかは不明です。また、RCVSの有無について十分に考慮すべきです。
オルガスム前頭痛 オルガスム時頭痛 年齢 39.5±10.3 34.0±10.5 性比(男性:女性) 9:2 29:11 片側性の頭痛 36% 33% 後頭部-全体の頭痛 82% 75% 拍動性の頭痛 36% 50% 激しい頭痛の持続時間 30min 30min 中等度の頭痛の持続時間 1hr 4hr 高血圧 27% 15% 片頭痛の併存 9% 30% 労作性頭痛の併存 9% 35% 緊張型頭痛の併存 55% 43% 治療・予後:β遮断薬による予防療法が有効とされています。短期的には、性行為の前のインドメタシンの有効と考えられています。
【症例イメージ】
これまで経験から作成した、症例のイメージを示します。
40代 男性
若い女性と性交渉をもち、オルガスム時に突然、これまで経験したことのないような激しい両側の後頭部の頭痛に襲われた。頭痛は、数分持続したが自然に改善した。嘔気はなかった。翌日、心配になり当科を受診した。CTとMR精査を行い、くも膜下出血や椎骨動脈解離、RCVSなどの異常は認められなかった。性行為に伴う一次性頭痛と診断した。説明のみで投薬は希望しなかった。トップに戻る一次性雷鳴頭痛
2013/06/01-2014.12.01更新雷鳴頭痛を考えるため、山歩きをしてみました。歩いた山は、もちろん雷山です。 突然の激しい頭痛を訴えて来院される患者様がいらっしゃいます。いわゆる雷鳴頭痛です。くも膜下出血や椎骨動脈解離などの二次性頭痛を否定することが重要となります。 雷鳴頭痛をきたす二次性頭痛の原因となる疾患を列挙してみます。くも膜下出血、椎骨動脈解離、静脈洞血栓症、下垂体卒中、RCVS、低髄液圧症候群・・・などです。 これらの疾患がCTやMRIなどで除外されたら、一次性雷鳴頭痛が考えられます。
【一次性雷鳴頭痛】の診断基準(ICHD-Ⅲβ)を示します。
4.4 一次性雷鳴頭痛- BおよびCを満たす重度の頭痛
- 突然発症で、1分未満で痛みの強さがピークに達する
- 5分以上持続する
- ほかに最適なICHD-3の診断がない
最近、雷鳴頭痛の原因としてRCVSが報告されています。RCVSの脳血管収縮の所見は、当初出現しない場合があるので経時的なMRA検査が必要と考えられています。
一次性雷鳴頭痛は診断基準も重要ですが、二次性頭痛を否定するということがより重要となります。
純粋な一次性雷鳴頭痛は果たして実際に存在するのでしょうか?トップに戻る寒冷刺激による頭痛
2014.12.01更新外的寒冷刺激による頭痛
2011/10/01-2014.12.01更新極寒の気候や冷水中への飛び込みなど、低温環境に無防備で頭部が曝されると頭全体の頭痛が生じます。 【外的寒冷刺激による頭痛】の診断基準を下に示します。
- BおよびCを満たす急性の頭痛が2回以上ある
- 頭部への外因性の寒冷刺激が加わっている間だけに伴って誘発されて起こる
- 寒冷刺激除去後30分以内に消失する
- ほかに最適なICHD-3の診断がない
トップに戻る冷たいものの摂取または冷気吸息による頭痛
2010/07/01-2014.12.01更新冷たいものをとることが多い季節になってきました。
アイスクリーム頭痛は、ICHDⅢβでは、その他の一次性頭痛:寒冷刺激による頭痛の4.5.2【冷たいものの摂取または冷気吸息による頭痛】に分類されます。
【冷たいものの摂取または冷気吸息による頭痛】の診断基準を下に示します。- BおよびCを満たす急性の前頭部または側頭部の頭痛が2回以上ある
- 冷たい食物または飲み物の摂取、あるいは冷気の吸息による口蓋または咽頭後壁(あるいその両方)への寒冷刺激の直後に誘発され起こる
- 頭痛は寒冷除去後、10分以内に消失する
- ほかに最適なICHD-3の診断がない
トップに戻る一次性穿刺様頭痛
2010/03/01-2014.02.01更新【一次性穿刺様頭痛】の診断基準(ICHD-Ⅲβ)を示します。ICHD-Ⅱの診断基準では、三叉神経第一枝領域とされていましたが、今回の改定で診断基準から疼痛の部位の記載がなくなりました。
- B–Dを満たす自発的な単回または連続して起こる穿刺様の頭部の痛みがある
- それぞれの穿刺様の痛みは数秒まで持続する
- 穿刺様の痛みは不規則な頻度で、1日に1-多数回再発する
- 頭部自律神経症状がない
- ほかに最適なICHD-3の診断がない
短時間の頭痛で、自律神経症状を伴わないのが特徴です。三叉神経痛やSUNCTとの鑑別が必要になります。
発生機序は不明ですが、治療はインドメサシンが有効とされています。【症例イメージ】
これまで経験から作成した、症例のイメージを示します。
40代 男性
右前額-眼窩部にちくちく刺すような痛みが、秒の単位で、何回も繰り返し起こり、診察中にも何度も「あいたっ」「きたっ」と訴える。その他の結膜充血・流涙・鼻閉・鼻漏・発汗などの随伴症状はない。インドメサシンファルネシル200mg2xを内服し、著効しました。トップに戻る睡眠時頭痛
2014/12/01睡眠時頭痛は、1988年にRaskinらによって報告された稀な頭痛です。2013年にHolle D.らによってCephalalgiaにreview論文が発表されました。またICHD-3β版で睡眠時頭痛の診断基準が改定されました。
ここでは、①2004年公表されたICHD-2による睡眠時頭痛の診断基準を示します。次に②ICHD-3βで改定された睡眠時頭痛の診断基準を示します。そして、③Holle D.らによって発表された論文を中心に睡眠時頭痛を紹介します。①ICHD-2による睡眠時頭痛の診断基準(2004)を示します。
4.5 睡眠時頭痛- B ~ D を満たす鈍い頭痛
- 睡眠中にのみ起こり、覚醒をきたす
- 次の特徴のうち少なくとも 2 項目を満たす
- 1 ヶ月あたり 15 回を越えて起こる
- 覚醒後 15 分以上持続する
- 初発年齢は 50 歳以上
- 自律神経症状がなく、悪心、光過敏、または音過敏のうち2つ以上を示さない
- その他の疾患によらない
②ICHD-3βによる睡眠時頭痛の診断基準(2013)を示します。
4.9 睡眠時頭痛- B-Eを満たす繰り返す頭痛発作がある
- 睡眠中のみに起こり、覚醒の原因となる
- 月に10回以上、3ヵ月を越えて起こる
- 覚醒後15分以上、4時間まで持続する
- 頭部自律神経症状や落ち着きのなさを認めない
- ほかに最適なICHD-3の診断がない
主な変更された点は、1)頭痛の性状が鈍い頭痛とされていたものが、鈍いという点が外れたこと、2)頻度が3ヵ月以上にわたり、1ヵ月あたり10日以上とされたこと、3)覚醒後の持続時間が15分以上4時間以下とされたこと、4)自律神経症状がなく、落ち着きがないなどがみられないことです。4)の項目は、群発頭痛とは一線を画すということを明記したものと考えられます。
③ 2013年にHolle D.らによって発表された論文を中心に睡眠時頭痛を紹介します。この論文はICHD-3βによる睡眠時頭痛の診断基準が公表される以前に投稿されたもののようです。
【はじめに】
1988年にRaskinらによって報告された稀な頭痛です。その後、症例報告や2件の比較的大きなシリーズの報告があるのみです。
【疫学】
これまでに225人の成人例が報告されています。メイヨー病院の頭痛クリニックでは1400人の頭痛患者のうち1人です。佐世保共済病院では、2009年に頭痛外来を開設し、約5年間の間に約1300人の患者様が受診されましたが、睡眠時頭痛の患者様は1人もいません。Raskinの報告では、男性に多いとされましたが、以降の報告では女性に多いとされました。初発年齢は50歳以上で、初発年齢の平均は60.4歳です。しかし若年者や小児例の報告もあります。
【臨床症状】
彼らが示した臨床症状を示します。
女性に多く、63%が女性です。初発年齢は60.4歳。頭痛は午前2時から4時の間で、一晩に1-2回です。毎日生じることが多く、1ヶ月あたり平均20.8回です。
頭痛により睡眠から覚醒し、特徴的な行動をとります。ベッドに横たわることはありません。このことは片頭痛とは対照的です。飲食したり、シャワーを浴びたり、読書をしたりします。
頭痛の特徴として、ICHD-2では鈍い頭痛とされていましたが、むしろズキズキする頭痛、拍動性の頭痛、鋭利な頭痛、刺すような頭痛、焼けるような頭痛などのほうが多いようです。
また、頭痛の程度は、軽度から中等度と考えられていましたが、1/3以上が重度の頭痛です。以前は両側性と考えられましたが、1/3が片側性です。
持続時間は、当初の報告では5分から60分とされましたが、その後の報告では、持続時間が長いものが報告され10時間以上とする報告さえあります。痛む部位は、前頭側頭部、頭全体が多いようです。ICHD-2による睡眠時頭痛の診断基準(2004)では、TACsでみられるような自律神経症状は否定されていますが、彼らは、自律神経症状があると考えています。しかし、ICHD-3βによる睡眠時頭痛の診断基準(2013)では自律神経症状はないとされました。睡眠時頭痛の自然経過は不明です。
【病態】睡眠時頭痛は、日内リズムを持っていることから、視床下部が関与していると考えられています。最近のMRI精査の結果では、いわゆるpain matrixの灰白質の容積が減少していると報告されています。そして、posterior hypothalamusの灰白質の容積が減少していると報告されています。
睡眠時頭痛と睡眠との関係は、REM睡眠期で47%、nonREM睡眠期で53%です。閉塞性無呼吸症候群も合併しますが、酸素飽和度と睡眠時頭痛との関係はありません。
【睡眠時頭痛の共存症および鑑別診断】睡眠時頭痛は、1/3以上の患者が、片頭痛の既往があります。
睡眠時頭痛を診断するうえで重要な点は、二次性頭痛を否定する事です。画像診断が有用です。そして夜間高血圧により同様の頭痛をきたすことが報告されており、24時間血圧測定が必要です。その他に、群発頭痛、慢性発作性片側頭痛、片頭痛などとの鑑別が必要です。
【治療】
急性期治療
カフェインが有効とされています。代わりに一杯の珈琲も有効で、カフェインを含んだ鎮痛剤も有効と報告されています。
予防療法
リチウム、インドメサシン、メラトニンが有効とされています。一杯の珈琲も有効とされています。睡眠時頭痛の出典文献を示します。
著者 タイトル 1 Holle D Hypnic headache.Cephalalgia 2013;33:1349-57 トップに戻る― ここからは慢性連日性頭痛です―
慢性連日性頭痛 慢性片頭痛 薬剤使用過多による頭痛 片頭痛の慢性化
の危険因子慢性連日性頭痛
2011.07.11-2014.03.01更新慢性連日性頭痛は、Silbersteinらにより提唱されました。1日に4時間以上の頭痛が1ヶ月に15日以上続く頭痛とされています。いろいろな考え方がありますが、3ヶ月以上続くものとされています。
次の4型に分類されています。
- 変容性片頭痛 (慢性片頭痛、薬剤の使用過多による頭痛+片頭痛)
- 慢性緊張型頭痛
- 新規発症持続性連日性頭痛
- 持続性片側頭痛
持続性片側頭痛(3.4)と新規発症持続性連日性頭痛(4.10)とは、比較的稀な疾患です。
私達が、日常の診察で遭遇する治療困難な慢性連日性頭痛は、慢性片頭痛、薬剤の使用過多による頭痛、慢性緊張型頭痛などです。
慢性連日性頭痛、特に薬剤の使用過多による頭痛と慢性片頭痛について、2013.12.31までのデータをまとめました。→【慢性連日性頭痛-苦悩&苦脳-】へトップに戻る慢性片頭痛
2011/07/01→2014/12/01更新ICHD-3βでは、慢性片頭痛は、1.3にコードされました。慢性片頭痛の診断基準について示します。
A 1.5.1 慢性片頭痛
- 緊張型頭痛様または片頭痛様の頭痛(あるいはその両方)がつきに15日以上の頻度で3ヶ月を越えて起こり、BとCを満たす
- 1.1 前兆のない片頭痛の診断基準B-Dをみたすか、1.2前兆のある片頭痛の診断基準BおよびCを満たす発作が、併せて5回以上あった患者に起こる
- 3ヶ月を越えて月に8日以上で以下のいずれかを満たすある
- 1.1 前兆のない片頭痛の診断基準CとDを満たす
- 1.2前兆のある片頭痛の診断基準BとCを満たす
- 発症時には片頭痛であったと患者が考えており、トリプタンあるいは麦角誘導体で改善する
- ほかに最適なICHD-3の診断がない
トップに戻る薬剤の使用過多による頭痛
2009/10/01→2014/12/01更新薬剤の使用過多による頭痛(MOH: medication-overuse headache)は、ICHD-2では薬物乱用頭痛と呼ばれていました。
薬剤の使用過多による頭痛は、過剰に使用された治療薬と感受性のある患者様の間の相互作用です。頭痛になりやすい方で、頭痛のお薬を多く使用することで頭痛が引き起こされるを言います。わかりやすく言い換えると、頭痛薬を使い過ぎるために、頭痛が起きたり、さらに悪化したりすることです。その頭痛薬には、市販の鎮痛剤、病院でもらう鎮痛剤、エルゴタミン製剤、トリプタン製剤などがあります。ここで、ICHD-3βによる薬剤の使用過多による頭痛の診断基準を示します。
【薬剤の使用過多による頭痛の診断基準】
8.2薬剤の使用過多による頭痛の診断基準
- 以前から頭痛疾患をもつ患者において、頭痛は、1ヶ月に15日以上存在する
- 1種類以上の急性期または対症的頭痛治療薬を3ヵ月を超えて定期的に乱用している
- ほかに最適なICHD-3の診断がない
ICHD-3βでは、以前から一次性頭痛をもつ患者が、薬剤の使用過多に関連して新しいタイプの頭痛が発現したり、または以前から存在する一次性頭痛が著明に悪化して、薬剤の使用過多による頭痛の診断基準を満たす患者は両方の診断を与えるべきだそうです。では、ほかに最適なICHD-3の診断がないの項目は何なのでしょうか?
日常の診療で、市販の鎮痛剤や鎮痛成分の入った総合感冒薬を頭痛の治療に自己療法で乱用されている患者様にも遭遇することがあります。トップに戻る片頭痛の慢性化の危険因子
2014/05/01慢性頭痛の診療ガイドライン2013に片頭痛の慢性化の危険因子が挙げられています。
片頭痛の患者様の多くは年齢とともに改善傾向を示すことが多いが、年間約3%の患者様が悪化すると記載されています。
以下のような慢性化の危険因子が挙げられています。患者様自身で、解決できるような要素もあるようですが、解決できない要素も存在しています。- 先天的要因
- 家族歴:母親に慢性連日性頭痛があると子供の発症リスクが上昇
- 出生前曝露:胎児期の母親の飲酒と喫煙がリスク
- 頭痛の性状:頭痛の日数が多いと慢性化しやすい
- 共存症
- 肥満
- いびきと無呼吸
- 精神疾患やストレスの多い生活
- 顎関節症
- 外的要因
- 薬剤の過剰使用
- カフェイン摂取
- 頭部外傷
トップに戻る― ここからは二次性頭痛です―
くも膜下出血 椎骨動脈解離 RCVS 慢性硬膜下血腫と頭痛 一酸化窒素(NO)
供与体誘発頭痛高山性頭痛 急性外傷後頭痛 高血圧性頭痛 カフェイン離脱頭痛 飛行機頭痛 アルコール誘発頭痛 くも膜下出血
2009/12/01くも膜下出血は、患者様の生命を脅かす疾患です。ほとんどの場合、突然の激しい頭痛と吐気・嘔吐で発症します。発症と同時に意識をなくし、心停止をきたす場合も少なくありません。
頭痛の発症形態が、突然激烈に生じるため、くも膜下出血の患者様は、救急車で救急病院を受診することがほとんどで、頭痛外来に来院することはあまりありません。
ここでは、くも膜下出血一般について述べます。くも膜下出血の原因は、脳動脈瘤の破裂によるものが大部分を占めます。脳動脈瘤は、脳の血管の一部がふくれ風船のようになったものです。突然、破裂して、出血をひきおこします。
脳動脈瘤が破裂してくも膜下出血をおこしても、多くの場合はそこが、血の塊りで一時的にふたをされるために出血が止まり、頭痛や吐き気も日に日に軽くなって、見かけは病気が治ったようにみえることさえあります。
しかし、本当にこわいのは、再破裂です。脳動脈瘤を早く発見して、再破裂をきたさないように治療(クリッピング・塞栓術)をしなければなりません。
しかし、どんな症状の人でもすぐ治療できるとは限りません。診察と検査で治療できるかどうか決めますが、その結果、脳やからだの状態が良くなるまで待ってから治療した方がよい場合があります。再破裂のほかにもう1つ、くも膜下出血のあとにおこるむずかしい合併症は、脳血管れん縮という病態です。これはくも膜下出血をおこした人の30%くらいにみられ、何日かたってから血管が縮んで細くなり、脳に血が通わなくなり脳梗塞を引き起こします。
この他にも、くも膜下出血のあと、かなり日がたってから10人に1人くらいの割合でおこってくる合併症に正常圧水頭症があります。これは、くも膜下出血のために脳の表面を流れる水の流れがせき止められて、脳の中に水がたまるものです。この場合は、シャント手術をすれば、ほとんどの人がよくなります。
くも膜下出血の治療は、このような病態の変化に応じて適切な治療を行っていくことが非常に大切です。トップに戻る椎骨動脈解離
2010/06/01椎骨動脈解離は、以前は診断が困難で、私が脳神経外科医師となった昭和60年頃には、比較的稀な疾患と考えられていました。最近は、病態の理解が深まったこと、DSA・MRI・3DCTAなどの画像診断の進歩により、容易に診断が可能となり、発見される頻度が増し稀な疾患ではありません。
この疾患は、生命に危険を及ぼすくも膜下出血をきたすものや手足のシビレなど軽度の脳梗塞や頭痛をきたすものなどさまざまな病態を呈します。椎骨動脈の解離を生じる際に激しい痛みが生じるといわれています。この痛みは、関連痛と考えられています。解離の生じやすい部位の椎骨動脈は第2、3頚髄神経に支配されています。関らは、椎骨動脈解離による痛みは、同じ髄節に生じる関連痛として後頚部に生じると述べています。
脳虚血症状や頭痛で発症した場合には一般的に保存的に加療されます。一方、くも膜下出血をきたした椎骨動脈解離は、手術や血管内治療が必要となります。頭痛や手足のシビレなどの比較的軽度の症状で発症した虚血性病変を呈する椎骨動脈解離が、進行してくも膜下出血を引き起こすこともあります。
このため、脳虚血や頭痛で発症した椎骨動脈解離の場合も十分な経過観察を行い、DSA・MRI・3DCTAを用いて、注意深い病変の観察が必要です。
関連痛:痛みの原因がある場所から離れた場所に生じる痛みを関連痛といいます。
椎骨動脈解離による頭痛は、国際頭痛分類第三版(ICHD 3β)では【6.5.1動脈解離による頭痛】に分類されます。
【椎骨動脈解離の治療】
椎骨動脈解離の治療は、現在のような血管内治療が進歩する以前は、直達手術が行われていました。解離部の直前で閉塞する近位部閉塞や、解離の前後で離断する手術が行われていました。
現在では多くの施設が血管内治療によるコイルを用いた塞栓術を行っています。
私が経験した第一例目は、近位部閉塞術を行い経過良好でした。文献で解離部の色がブラックパープルを呈するとありましたが、読んでピンときませんでしたが、手術でみてなるほどと感心しました。近位部閉塞には欠点があり現在はほとんど行われていません。さて現在は、治療の主流はコイル塞栓術ですが、医学の進歩により、これから10年後にはどのような治療方法に変わっているでしょうか。
トップに戻るRCVS
2013/09/01→2014/12/01更新これまで、RCVSは、6.7.3 中枢神経系の良性アンギオパチーによる頭痛に含まれていましたが、国際頭痛分類第3版ベータ版の中に、6.7.3 可逆性脳血管攣縮症候群(RCVS)による頭痛として新しく分類され、診断基準も明記されました。
ここではその診断基準を紹介します。6.7.3 可逆性脳血管攣縮症候群(RCVS)による頭痛
診断基準:- 新規の頭痛で、Cを満たす
- 可逆性脳血管攣縮症候群(RCVS)と診断されている
- 原因となる証拠として、以下のうち少なくとも1項目が示されている
- 頭痛は局在神経学的欠損または痙攣発作(あるいはその両方)を伴うことも伴わないこともあり、血管造影で「数珠(strings and beads)」状外観を呈し、RCVSの診断の契機となった。
- 頭痛は以下の項目のいずれかまたは両方の特徴をもつ
- 雷鳴頭痛として発現し、1ヶ月以内は繰り返し起こる
- 性行為、労作、ヴァルサルバ手技、感情、入浴やシャワーなどが引き金となる
- 発現から1ヶ月を超えると著明な頭痛は起こらない
- ほかに最適なICHD-3の診断がなく、動脈瘤性くも膜下出血が適切な検査で除外されている
RCVSは、未だ不明な点が多く今後解明されていくものと考えられます。
RCVSにつきましては、→RCVSで、もう少し詳しく紹介しています。トップに戻る慢性硬膜下血腫と頭痛
2010/06/01慢性硬膜下血腫とは、頭のケガをしてしばらくしてから、頭の中に血液が溜まって脳が圧迫され、脳に障害が起きる病気です。なかには記憶に残らないほどの軽い外傷、また外傷がなくて原因不明で起こることもあります。
慢性硬膜下血腫は、一般には50才以上の中・高年の人に多くみられます。男性で、お酒飲みの人、肝臓の病気などで出血傾向のある人に多くみられ、稀に若い方にもみられます。通常、頭のケガをしてから1-3ヵ月の間に症状が現れる例がほとんどです。慢性硬膜下血腫がどうして起こるのか、まだ充分には解明されていません。
この病気に特有な症状はありませんが、次の3つの症状が多くみられます。
- 頭痛
- 片マヒ、失語症など
- 物覚えが悪くなる、認知症など
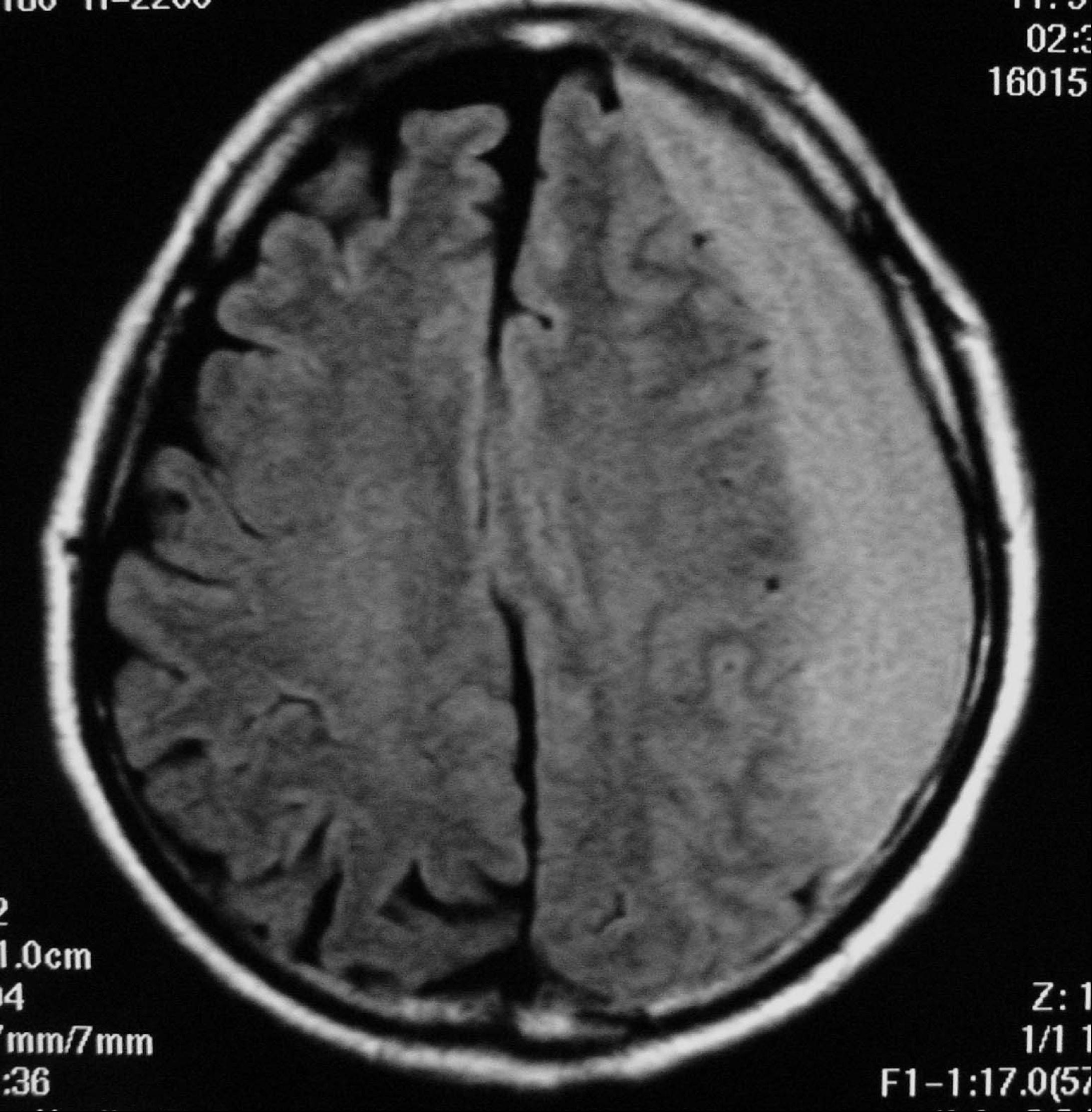
慢性硬膜下血腫は、CTやMRIにより、比較的容易に診断することが可能
です。左図のMRIでは、三日月状の慢性硬膜下血腫を認めます。【慢性硬膜下血腫の治療】
治療は比較的容易で、頭蓋骨に一円玉くらいの小さな穴をあけ、そこから血腫を洗浄・除去すると治ります。血腫は液状で、黒褐色をしています。多くの場合、局所麻酔で行います。手術により血腫を洗浄・除去すると、ほとんどのケースで神経症状、精神症状が改善します。
入院期間は、一週間から十日間程度です。しかし、稀に血腫の再発をきたし、再度手術を要することがあります。
【症例イメージ】
これまでの経験から作成した、症例のイメージを示します。80代男性。
若い頃から焼酎をよく飲んで肝機能が悪いといわれていた。雪道で滑って転倒し後頭部を打撲。念のために近くの脳神経外科クリニックを受診したが、CTスキャンでは特に異常はないといわれた。 その時に、3週間から2ヶ月くらい後に、慢性硬膜下血腫を併発することがあるから注意するように説明があった。
約一ヵ月後に辻褄の合わないことをいうようになった。脳神経外科クリニックを再診し、慢性硬膜下血腫と診断され、穿頭血腫除去術を施行され軽快した。トップに戻る一酸化窒素(NO)供与体誘発頭痛
2010/11/01-2014.12.01更新一酸化窒素(NO)供与体誘発頭痛(8.1.1)は、即時型のものと遅延型のものがあります。
診断基準を下に示します。8.1.1.1即時型一酸化窒素(NO)供与体誘発頭痛
- いずれの頭痛もCを満たす。
- 一酸化窒素供与体の吸収
- 原因となる証拠として、以下のすべてが示されている
- 一酸化窒素供与体吸収後1時間以内に頭痛が発現する
- 一酸化窒素放出終了後1時間以内に頭痛が消失する
- 以下の4つの少なくとも1項目以上を満たす
- 両側性
- 強さは軽度-中等度
- 拍動性
- 身体的活動により増悪
- ほかに最適なICHD-3の診断がない
8.1.1.2遅延型一酸化窒素(NO)供与体誘発頭痛
- 頭痛は一次性頭痛患者に起こり、その頭痛タイプの特徴をもち、Cを満たす。
- 一酸化窒素供与体の吸収
- 原因となる証拠として、以下の両方が示されている
- 一酸化窒素供与体曝露後2-12時間以内で、血液から一酸化窒素が消失後に頭痛が発現した
- 曝露後72時間以内に頭痛が消失する
- ほかに最適なICHD-3の診断がない
トップに戻る高山性頭痛
2010/03/01-2014.12.01更新高山性頭痛(10.1.1)は、ICHD3βでは、二次性頭痛:10.ホメオスタシース障害による頭痛の10.1【低酸素血症あるいは高炭酸ガス血症による頭痛】に含まれています。
診断基準を下に示します。- 頭痛はCを満たす。
- 海抜2500mを越えた地点への登山
- 原因となる証拠として、以下のうち少なくとも2項目が示されている
- 頭痛は登山するのと時期的に一致して発現している
- 以下のうち一方もしくは両方
- 頭痛は登山を続けているのと並行して有意に悪化している
- 頭痛は海抜2500m未満の地点への下山後24時間以内に消失している
- 頭痛は以下の3項目のうち少なくとも2つを有する
- 両側性
- 軽度か中等度の痛み
- 運動負荷、体動、いきみ、咳あるいは前屈により増悪する
- ほかに最適なICHD3の診断がない
急性高山病(acute mountain sickness:AMS)は、悪心、食欲不振、疲労、光過敏、めまい感、睡眠障害のうち、一つ以上を伴う中等度以上の頭痛からなります。
→【私の高山性頭痛】トップに戻る頭部外傷による急性頭痛
2011/04/01-2014.12.01更新頭部外傷による急性頭痛の診断基準を示します。
5.1 頭部外傷による急性頭痛
- 頭痛はCおよびDを満たす
- 頭部外傷が生じている
- 頭痛は以下のいずれかの1項目から7日以内に発現したと報告されている
- 頭部外傷
- 頭部外傷後の意識回復
- 頭部外傷後の頭痛の自覚もしくは訴えを抑制する薬剤の中止
- 以下のいずれかを満たす
- 頭痛は頭部外傷後、3ヶ月以内に消失している
- 頭痛が消失していないが、頭部外傷から3ヵ月を経過していない
- ほかに最適なICHD3の診断がない
5.1.1中等症または重症頭部外傷による急性頭痛
- 頭痛は5.1頭部外傷による急性頭痛の診断基準を満たす
- 頭部外傷は少なくとも以下の1項目を満たす
- 30分を超える意識消失
- グラスゴー昏睡尺度が13点未満
- 24時間を越える外傷後健忘
- 24時間を越える意識レベルの変動
- 頭蓋内血腫または脳挫傷(あるいはその両方)など頭部外傷を示す画像所見
5.1.2軽症頭部外傷による急性頭痛
- 頭痛は5.1頭部外傷による急性頭痛の診断基準を満たす
- 頭部外傷は以下の両項目を満たす
- 以下のいずれの項目にも該当しない
- 30分を超える意識消失
- グラスゴー昏睡尺度が13点未満
- 24時間を越える外傷後健忘
- 24時間を越える意識レベルの変動
- 頭蓋内血腫または脳挫傷(あるいはその両方)など頭部外傷を示す画像所見
- 頭部外傷後すぐに生じ、以下の症候のうち1つ以上に関係する
- 一過性の意識不鮮明、見当識障害または意識障害
- 頭部外傷直前または直後の出来事の記憶消失
- 軽症頭部外傷を示唆する以下の症状のうち2つ以上を認める:悪心、嘔吐、視覚障害、浮動性めまいまたは回転性めまい(あるいはその両方)、記銘力または集中力(あるいはその両方)の障害
トップに戻る高血圧性脳症、RPLS、RCVS、頚部頸動脈れん縮、頚部頸動脈解離
2012/01/01-2014.12.01更新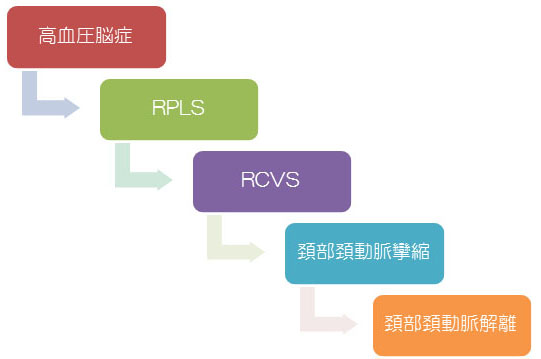
医者になって二年目の頃、先輩が興味深い病態について話してくれました。子癇のあとに意識障害があり、CTを撮ってみると、両側後頭葉が低吸収域(黒く)になるという病態です。 しかも、症状は改善し、そしてCTの異常所見も改善するという不思議なもので、病態も解明されていませんでした。いつかは経験すると思っていましたが、未だに経験していません。
その後、医療の進歩に伴い、この病態は高血圧性脳症に類似する病態であること、そしてMRIが開発されて、後頭葉の病変は一般的にReversible posterior leucoencephalopathy syndrome(RPLS)として認識されるようになりました。
烏帽子岳や弓張岳をいつものように歩きながらそんなことを思い出し、今回は高血圧性脳症と頭痛などについて考えてみることにしました。脱線また脱線で、上図のような疾患を考えることになってしまいました。高血圧と頭痛
高血圧による頭痛は、国際頭痛分類第三版では、以下のように分類されています。
10.3 高血圧性頭痛- 10.3.1 褐色細胞腫による頭痛
- 10.3.2 高血圧性脳症のない高血圧性クリーゼによる頭痛
- 10.3.3 高血圧性脳症による頭痛
- 10.3.4 子癇前症または子癇による頭痛
- 10.3.5 自律神経反射障害による頭痛
ここでは 【10.3.3 高血圧性脳症による頭痛】について考えてみたいと思います。国際頭痛分類第三版βでの診断基準を示します。
10.3.3 高血圧性脳症による頭痛
- 頭痛はCを満たす
- 高血圧性脳症が診断されている
- 原因となる証拠として、以下のうち少なくとも2項目が示されている
- 頭痛は高血圧性脳症の発現と時期的に一致して出現している
- 以下のうち一方もしくは両方
- 頭痛は、高血圧性脳症が悪化するのと並行して有意に悪化している
- 頭痛は、高血圧性脳症が改善もしくは消失するのと並行して有意に改善もしくは消失している
- 頭痛は、以下の3項目のうち少なくとも2項目を有する
- 頭部全体の痛み
- 拍動性
- 身体活動により増悪
- ほかに最適なICHD-3の診断がない
脳血流量は、血圧が高くなっても低くなっても、一定に保たれる脳循環の自動調節能が存在します。高血圧性脳症は、正常な脳循環の自動調節能を越えてしまい、代償性脳血管収縮ができなくなり、血圧上昇による脳の過灌流を防止できなくなった場合に発症すると考えられています。現在は、高血圧性脳症は脳循環の自動調節能のブレイクスルー及び血管内皮の障害によって脳浮腫(vasogenic edema)を生じるためと考えられています。MRIでこれはしばしば後頭葉の白質においてみられます。
この病態は、可逆性後頭葉白質脳症(RPLS reversible posterior leukoencephalopathy syndrome)(PRES posterior reversible encephalopathy syndrome)とされています。 どうして後頭葉に多いのでしょうか。それはよくわかっていませんが、脳血管の交感神経系の分布の違いによると考えられています。脳の後方循環の交感神経は前方に比較して少ないと報告されています。そのためRPLSは、脳の後方循環で起こりやすいと考えられています。
最近はPRES (posterior reversible encephalopathy syndrome)とよばれているようです。
RPLSの論文を読んでいると、同じRで始まり、4文字の略語RCVS に遭遇しました。RPLSと同じものかと思ったら、少し違うようです。【Reversible cerebral vasoconstriction syndrome (RCVS)】
この病態は日本語に訳されていないようです。可逆性脳血管収縮症候群とでも訳すのでしょうか。
Call GK、Fleming MCらによって4例がreversible cerebral segmental vasoconstrictionとして報告されました。最近、症例が集積され、いくつかまとまった報告がされました。
ここではDucros Aらが報告したThe clinical radiological spectrum of reversible cerebral vasoconstriction syndrome. A prospective series of 67 patients. Brain 130:3091-3101, 2007を紹介します。
RCVSは激しい頭痛を伴うことが特徴とされます。神経脱落症状を伴うこともあればないこともあります。
脳血管はstring and beads signとして描出され1-3ヶ月の間に自然に改善することが特徴です。また、脳血管もWillis動脈輪近傍がほとんどです。
その他の特徴を列記します。- 67名の報告で、24名が男性、43名が女性で、年齢は19-70歳(平均42歳)です。
- 特発性37%で、二次性63%で、産褥後5名、37名が血管作動性物質を使用。
- 雷鳴様頭痛が94%にみられています。
- 大脳皮質のくも膜下出血22%、脳内出血6%、けいれん3%、reversible posterior encephalopathy 9%が第一週にみられ、第二週に一過性脳虚血発作16%、脳梗塞4%がみられています。
これらの論文を読みながら、血管解離とはどう違うのだろう?、血管炎、脳血管攣縮とは?などと論文の主旨とは異なることがたくさん頭をよぎりました。以前、救急病院で働いていた時に、大脳表面に薄いくも膜下出血があり、基底槽にはくも膜下出血がないというケースを2例経験したことがあります。頭痛があるのですが、脳血管を調べても脳動脈瘤はなく、次第に軽快していったことを記憶しています。この疾患だったのかもしれません。
そのような論文を読んでいると、同じ血管攣縮でも、頚部頚動脈に血管攣縮をきたす病態に遭遇しました。【頚部内頚動脈血管攣縮】
これは、RCVSとは異なり、頚部の頚動脈に生じる病態です。頚部内頚動脈血管攣縮の病態はほとんど解明されておらず、これまで数例の報告がされているのみです。
- 年齢は31歳から45歳、性比は4:5です。
- 症状は、右片麻痺・左片麻痺・失語症などの一過性脳虚血発作、一過性黒内障などの一過性の虚血症状と頭痛です。
- 頚部内頚動脈攣縮は、MRA、DSA、頚動脈エコー検査、TCDなどで捉えられています。攣縮の部位は内頚動脈には存在し、総頚動脈には存在しません。
- 内頚動脈攣縮の期間は数時間から数日と報告されています。
- 頭痛に関しては、一過性脳虚血発作・一過性黒内障との関連は不明です。
- 治療はさまざまな薬剤が使用されていますが、決め手に欠いているのが現状です。
画像が頚動脈解離と酷似しています。このテーマの論文に対して、「そういう病態はないよ、解離だよ」と指摘する論文も出たくらいです。
最後にあまり関係ありませんが、以前、椎骨動脈解離を紹介しました。ここでは国際頭痛分類の【6.5.1 頚部頚動脈または椎骨動脈の解離による頭痛、顔面痛または頚部痛】を考えてみます。
【6.5.1 頚部頚動脈または椎骨動脈の解離による頭痛、顔面痛または頚部痛】の診断基準を示します
- 新規の頭痛、顔面痛または頚部痛であり、Cを満たす。
- 頚部頚動脈または椎骨動脈の解離と診断されている
- 原因となる証拠として、以下のうち少なくとも2項目が示されている
- 痛みは頚部動脈解離の他の局在徴候と時期的に一致して発現した、または痛みが頚部動脈解離の診断の契機となった
- 以下の項目のいずれかまたは両方を満たす
- 痛みは頚部動脈病変の他の徴候と並行して有意に悪化した
- 痛みは発症から1ヶ月以内に寛解または有意に改善した
- 以下の項目のいずれかまたは両方を満たす
- 痛みは重度で数日以上続く
- 痛みは網膜または脳(あるいは両方)の急性期虚血の徴候に先行する
- 痛みは一側性で、障害された頚部動脈と同側である
- ほかに最適なICHD3の診断がない
【頭蓋外内頚動脈解離について】
日本では、椎骨動脈解離が多い傾向にあり(内頚動脈系:椎骨動脈系=9%:91%)、出血発症が多くみられます。一方、頚部頚動脈解離は、欧米に多く(内頚動脈系:椎骨動脈系=76%:24%)、虚血発症が多くみられます。私は、出血発症の椎骨動脈解離は数多く診療したことがありますが、虚血発症の頚動脈解離は10例にも満たない経験しかありません。日本の脳卒中を診療する施設でも同じような傾向だと思います。
欧米のデータを参考にします。
(年齢/性差)35-50歳の若年者に多く、性差はないとされています。
(症状)片側の頚部痛、顔面痛、頭痛を前駆症状とすることが多いとされます。その後、一過性脳虚血発作、一過性黒内障、脳梗塞による症状など。
(診断)解離腔と真腔の証明が必要です。MRI、CT、頚動脈エコー、DSAなどによって診断されます。【片頭痛と頚部頚動脈解離について】
一方、片頭痛、前兆のある片頭痛と頚部頚動脈解離との関連を述べた論文が散見されますが全て欧米からの報告です。片頭痛の患者には、頚部頚動脈解離をおこす確率は、片頭痛のない患者の約2倍とされています。前兆の有無や性には無関係だったそうです。片頭痛の患者では、頚部頚動脈解離を起こす確率が欧米では2倍との報告は、現時点では日本では通用しないようです。日本では、現在のところ、頚部頚動脈解離自体が稀とされているからです。
トップに戻るカフェイン離脱頭痛
2013/02/01-2014.12.01更新物質離脱による頭痛(8.3)のひとつにカフェイン離脱頭痛(8.3.1)があります。珈琲を毎日飲んでいる人が、珈琲を1-2日飲まないと頭痛が出現することがあります。
カフェイン離脱頭痛は、カフェイン摂取をそのまま止めていれば軽快します。またカフェインを摂取しても消失します。カフェイン離脱頭痛の診断基準を示します。- 頭痛は、Cを満たす。
- 2週間を超えて、1日200mgを超えるカフェイン摂取があり、それが中断または遅延されている
- 原因となる証拠として、以下の両方が示されている
- 頭痛は最後のカフェイン摂取後24時間以内に発現している
- 以下の項目のいずれかまたは両方
- 頭痛は100㎎のカフェインにより1時間以内に軽快する
- 頭痛はカフェインの完全離脱後7日以内に消失している
- ほかに最適なICHD3の診断がない
→【私のカフェイン離脱頭痛】トップに戻る飛行機頭痛
2013/09/01-2014.12.01更新2013年の国際頭痛分類の改定(暫定)により、飛行機頭痛が、【10.ホメオスターシス障害による頭痛】の中に新しく分類され、診断基準も明記されました。
参考文献として、当サイトで紹介した論文の他に2011年のBerilgen MSの論文が紹介されています。
最初に、国際頭痛分類第3版ベータ版による飛行機頭痛の診断基準を紹介します。
10.1.2 飛行機頭痛
診断基準:- Cを満たす頭痛が少なくとも2回ある
- 患者は飛行機に搭乗している
- 原因となる証拠として、以下のうち少なくとも2項目が示されている
- 頭痛は飛行機搭乗中のみに発現している
- 以下のうち一方もしくは両方
- 頭痛は、離陸後飛行機が上昇するとき、もしくは着陸する前の下降時に一致して悪化している
- 頭痛は飛行機が上昇または下降したあと、30分以内に改善した
- 頭痛は重症で、以下3項目のうち少なくとも2つを有する
- 片側性
- 眼窩前頭部痛(頭頂部へ拡大することもある)
- 殴打するような痛み、もしくは刺すような痛み(拍動も起こる)
- ほかに最適なICHD3の診断がない
次に、Berilgen MS の論文を簡単に紹介します。
Berilgenらの施設で経験した飛行機頭痛22例と文献上で明確に飛行機頭痛と診断された11例、計33例について検討しています。
男性:女性=28:5、平均年齢は33.12歳。
この論文から、男性に多く、比較的若い人に多いことがわかります。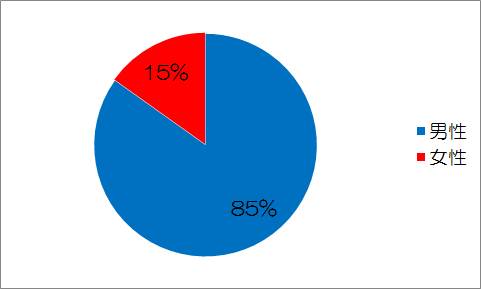
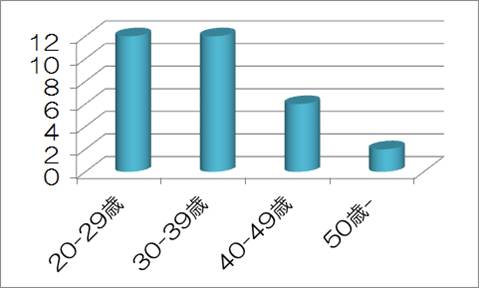
飛行機頭痛の男女比 年齢別分布 頭痛は、一般的には降下時に突然出現します。頭痛は離陸時にも出現することがあります。
頭痛は、通常は一側性で眼窩周囲や前頭部に限局します。痛みの性状はjabbing(突き刺すような)、 stabbing (刺すような)、sharp(鋭い)と表現されます。頭痛は突然に始まり数秒で最高に達し、15-30分で自然に消失します。しかし、少数の患者では、頭痛は30分以上の激しいの頭痛が数時間から数日にわたり持続することがあるようです。国際頭痛分類第3版ベータ版による飛行機頭痛の診断基準にはこれらの特徴も取り込まれています。
流涙や眼結膜充血、眼瞼下垂、鼻漏などの自律神経症状は33例中8例(24%)に認められていますが、少ないようです。吐気、嘔吐、光過敏、音過敏は、認められていません。検査では異常は認められていません。
彼らの論文の中には、彼らの考えた診断基準が記載されています。- At least two severe headaches fulfilling criteria B-C.
- Exclusively during airplane travel, together with:
Headache with a sudden and severe onset
Spontaneous decrease in the severe pain when the ascent and/or descent - Not attributed to another disorder
飛行機頭痛が生じる機序として、1)機内の気圧変化、2)酸素飽和度、3)湿度、4)空気の質などの報告があります。
① 機内の気圧変化:機内の気圧の変化が副鼻腔や耳などの空洞を有する器官に影響を与えると報告されています。Squeezeあるいはreverse squeezeによるvacuum effectが、副鼻腔や鼻粘膜で炎症・浮腫などを生じさせ、
これが飛行機頭痛を惹起させると考えられています。これらの変化は急速に回復するため、着陸後の精査では、異常は認められません。
② 酸素飽和度の減少、機内の湿度の低下も関係すると考えられています。特に湿度の低下は、眼球や粘膜、皮膚の乾燥をもたらします。副鼻腔や鼻粘膜には豊富に三叉神経が存在しています。副鼻腔や鼻粘膜に上記のような変化が生じ、三叉神経血管系を刺激し、眼窩上部や側頭部・頬部付近に頭痛が引き起こされると考えられています。Berilgenらは、低酸素、副鼻腔粘膜の乾燥、sinus barotraumaなどにより、一時的に局所の炎症が生じ、その結果として飛行機頭痛が惹起されると述べています。
その一つの証として、搭乗(離陸)1時間前に非ステロイド系消炎鎮痛剤のひとつであるナプロキセン(ナイキサン)550mgを内服すると95%の人で飛行機頭痛は起きなかったことを紹介しています。つまり、治療には、飛行機に乗る1時間前に非ステロイド系消炎鎮痛剤を内服することが有用です。果たして、飛行機頭痛とは?
Berilgenらが述べるようなNSAIDsによる治療が全ての飛行機頭痛に効果があるのでしょうか。また、男性に多いという新たな疑問点も浮かび上がってきました。
私がこれまで診察した飛行機頭痛の患者様の痛みは、痛みだけに着目すると群発頭痛の痛みの部位・性状・程度・持続時間によく似ています、もちろん群発頭痛とは異なります。
飛行機頭痛に関する更なる知見が待たれます。参考文献を下に示します。
著者 タイトル 1 Berilgen MS A new type of headache, headache associated with airplane travel.
Cephalalgia 2011: 31:1266-1273→【飛行機頭痛2012】トップに戻るアルコール誘発頭痛
2014/02/01-2014.12.01更新アルコールにより誘発される頭痛があります。一般的には、お酒を飲んでいる時は気持ちよく酔って翌日に頭がガンガンと痛くなる、つまり二日酔いによる頭痛です。
ICHD-3βによる遅発性アルコール誘発頭痛の診断基準を下記に示します。
8.1.4.2 遅延型アルコール誘発頭痛
診断基準:- いずれの頭痛もCを満たす
- アルコールの摂取
- 原因となる証拠として、以下のすべてが示されている
- 頭痛はアルコール摂取後5-12時間以内に発現する
- 頭痛は発現後72時間以内に自然消失する
- 頭痛は、以下3つの特徴のうち少なくとも1項目を満たす
- 両側性
- 拍動性
- 身体的活動により増悪
- ほかに最適なICHD3の診断がない
少数の方では、アルコールによる直接的な作用により誘発される頭痛がみられます。即時型のタイプで、遅発型のタイプより稀といわれています。
ICHD-3βによる即時型のアルコール誘発頭痛の診断基準を下記に示します。
8.1.4.1 即時型アルコール誘発頭痛- いずれの頭痛もCを満たす
- アルコールの摂取
- 原因となる証拠として、以下のすべてが示されている
- 頭痛はアルコール摂取後3時間以内に発現する
- 頭痛は発現後72時間以内に自然消失する
- 頭痛は、以下3つの特徴のうち少なくとも1項目を満たす
- 両側性
- 拍動性
- 身体的活動により増悪
- ほかに最適なICHD3の診断がない
トップに戻る― ここからは三叉神経痛・後頭神経痛です―
三叉神経痛 三叉神経痛の薬物療法 三叉神経痛の手術 三叉神経痛に対する
放射線治療三叉神経痛と脳腫瘍 後頭神経痛 後頭神経の図譜 後頭神経痛の治療について 三叉神経痛
2009/11/01三叉神経痛は、現行の国際頭痛分類第二版(ICHD Ⅱ)では、一次性頭痛、二次性頭痛に加え、[第三の項目:頭部神経痛、中枢性・一次性顔面痛およびその他の頭痛]に組み込まれています。
佐世保共済病院の特徴の一つは、総合病院として主たる診療科の他に、麻酔科、耳鼻科、眼科、皮膚科・歯科などが充実していることです。三叉神経痛は、初診で私達が診察することもありますが、当院の歯科医師が、近隣の歯科医院より紹介を受け、三叉神経痛と診断し、当科を紹介するケースが多くあります。
私達が考えている三叉神経痛の特徴を示します。
【三叉神経痛の特徴】
- 三叉神経の支配領域に一致した痛みです。
- 激しい痛みです。
- 持続時間は、長くても数秒です。
- 痛みのない間欠期が存在します。しびれなどはありません。
- 誘引があります。(洗顔、髭剃り、喫煙、会話、歯磨き、食事、冷たい風が当たるなど、ささいな刺激により誘発される)
- 鎮痛剤はほとんど効果なく、抗けいれん剤のテグレトールは効果があります。
私達は、これら6項目全ての特徴を有するものを典型的三叉神経痛に分類し、そうではないものを、非典型的三叉神経痛に分類しています。
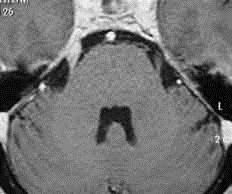
三叉神経痛の約10%が脳腫瘍によるものと考えられています。そのために、三叉神経痛の患者様には、脳MRIを用いた脳及び三叉神経の詳しい検査をおすすめしています。
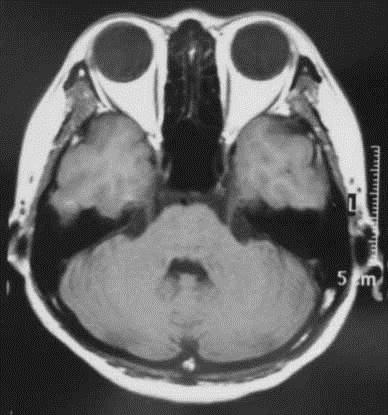
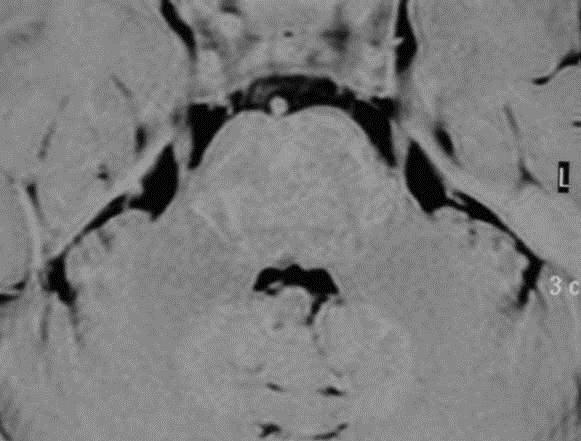
通常のMRIです。 三叉神経に焦点をあてたMRIです。
三叉神経が明瞭に描出されています。三叉神経痛に対しては、薬剤加療、手術治療、放射線治療などがあります。
トップに戻る三叉神経痛の薬物療法
2013/03/01三叉神経痛に対しては、薬物の内服加療、手術療法、放射線治療などがあります。ここでは、三叉神経に対する薬物療法を紹介します。
神経障害性疼痛薬物療法ガイドライン(真興交易医書出版部2011年)によると、第一選択薬はカルバマゼピン(商品名テグレトール)とされています。第二選択薬には、ラモトリギン(商品名ラミクタール)、バクロフェン(商品名ギャバロン)とされています。
当院では、ほとんどの場合にカルバマゼピンを使用しています。投与量は一般に100-600㎎とされていますが、当院では100-400㎎としています。
カルバマゼピンの副作用には、めまい・ふらつきなどがあります。その他に眠気、皮疹、白血球減少、巨赤芽球性貧血、低Na血症などの副作用の出現の危険性があります。高齢者では特に注意が必要です。
その他の薬剤として、フェニトイン、バルプロ酸、ガバペンチン、クロナゼパムがあります。トップに戻る三叉神経痛の手術
2009/11/01脳神経外科で頭痛外来を開設している特徴の一つが、神経内科とは異なり、脳・脊髄・神経を実際にみて、手術治療を行なう点があげられます。
三叉神経痛の治療には、薬剤加療、手術治療、放射線治療などがあります。三叉神経痛に対しては、ガルバマゼピン(テグレトール)を中心とした薬剤治療を第一の治療としています。しかし、薬剤治療の効果がない場合、薬剤に対してアレルギー反応などの副作用が強い場合、患者様が手術を希望される場合には、手術治療を行っています。患者様の希望や状態によって放射線治療をおすすめする場合もあります。三叉神経痛の原因として、脳幹から三叉神経が出たところで、三叉神経が動脈により圧迫され、そのために電撃痛が生じると考えられています。手術では、顕微鏡下に、三叉神経を圧迫している動脈を移動させ、三叉神経と動脈との間にクッションを置き圧迫を解除する方法(神経血管減圧術)があります。ここでは、私達が行っている手術の方法を簡単に紹介します。
【手術の方法】
左の三叉神経痛の手術の一般的方法を図示します。
- 耳の後ろで髪の毛をすこしカットし、頭蓋骨に五百円玉位の大きさの穴を設けます(①)。
- 顕微鏡下に三叉神経とそれを圧迫している動脈を確認します(②)。
その動脈を少し移動させ、神経を観察すると、多くのケースで神経に動脈で押された圧痕がみられます。 - 三叉神経と動脈の間にクッションを置き手術を終了します(③)。
圧痕がみられるケースでは、殆どの場合、手術により痛みは消失します。
(現在では手術方法は若干異なり、transpositionという方法がとられます)
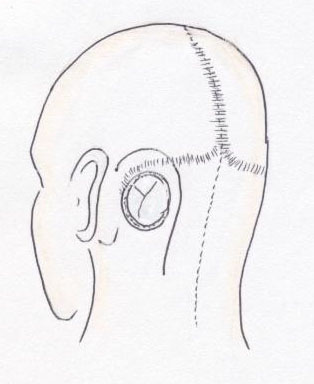
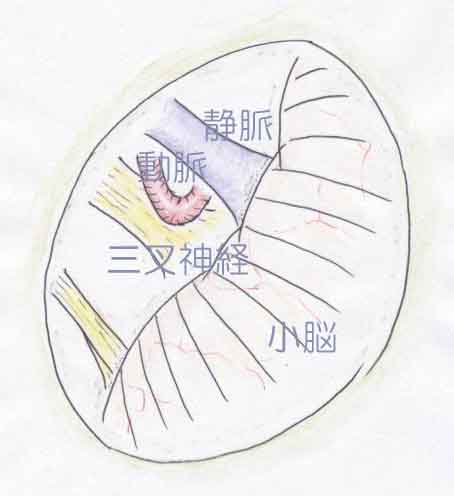
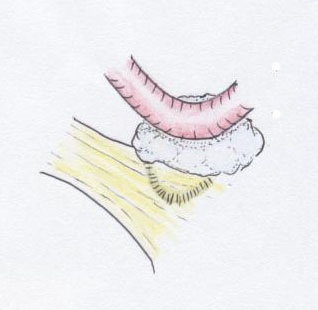
①皮膚切開
小開頭②三叉神経を動脈が圧迫 ③神経血管減圧
(圧痕がみられる)エピソード
医師になったばかりの頃、75歳男性の患者様が、この手術を受けられ、手術が無事終了し、退院される時に、「痛みが全くなくなり、人生が全くかわった」といわれたことを今でも覚えています。トップに戻る三叉神経痛に対する放射線治療
2010/07/01三叉神経痛の治療には、薬剤加療、手術治療、放射線治療などがあります。
三叉神経痛に対しては、ガルバマゼピン(テグレトール)を中心とした薬剤治療を第一の治療としています。しかし、薬剤治療の効果がない場合、薬剤に対してアレルギー反応などの副作用が強い場合、手術治療をお勧めしています。しかし、御高齢の方や、全身麻酔を受けることが出来ない場合など、患者様の希望や状態によって放射線治療をおすすめする場合があります。三叉神経痛の放射線治療は、ガンマナイフ治療が行われます。4mmの球状照射野を用いた、ワンショット治療で、三叉神経そのものがターゲットとなります。照射部位を、脳幹近く設定する方法と三叉神経節後方部に設定する方法がありますが、最近は後者のほうが多いようです。私達が、三叉神経痛のガンマナイフ治療をお願いしている施設でも、三叉神経節後方部に対し4mmコリメーターを使用し、辺縁線量45Gy、最大線量90Gyの照射が行われています。
Regisらが1999年に報告した110例の三叉神経痛に対するガンマナイフ治療結果を示します(三叉神経節後方部に対する照射)。
65歳未満 65歳以上 症例数 38例 69例 初期除痛効果 100% 95.70% 効果発現までの平均日数 26.9日 25.8日 再発率 10.50% 16.70% 合併症(顔面の感覚低下) 5.40% 2.90%
最新のモデルC-APS(Automatic positioning system: 自動照射位置設定システム) トップに戻る三叉神経痛と脳腫瘍
2009/12/01三叉神経痛の約10%が脳腫瘍によるものと考えられています。
私達は、そのために、三叉神経痛の患者様には、脳MRIで、脳及び三叉神経の詳しい検査をおすすめしています。放射線科の医師・スタッフと協力し特に三叉神経に焦点をあてた脳MRIを撮影しています。
脳腫瘍が三叉神経痛を引き起こすには、大きくわけて次の三つが考えられています。- 脳腫瘍が動脈を圧迫して、その動脈が三叉神経を圧迫するタイプ
- 脳腫瘍そのものが、三叉神経を圧迫するタイプ
- 三叉神経から腫瘍が発生し三叉神経痛を引き起こすタイプ
Aのタイプが最も多く、腫瘍の種類は真珠腫ともよばれる類上皮腫が最も多く、聴神経腫瘍、髄膜腫なども原因となります。
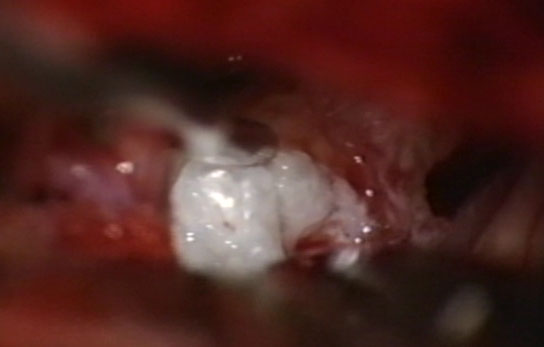
多くの場合では、腫瘍を摘出します。小さな腫瘍の場合、ガンマナイフという放射線治療を行うこともあります。ここでは、次の三つのケースを紹介します。
- 真珠腫と呼ばれる真白い真珠のような腫瘍が、動脈を圧迫し
三叉神経を圧迫し、三叉神経痛が生じました。
- 聴神経腫瘍が大きくなり、動脈を圧迫し、三叉神経痛を生じました。
聴神経腫瘍は、聴力低下やめまいなどで発症することがほとんどですが、
稀に三叉神経痛で発症することがあります。
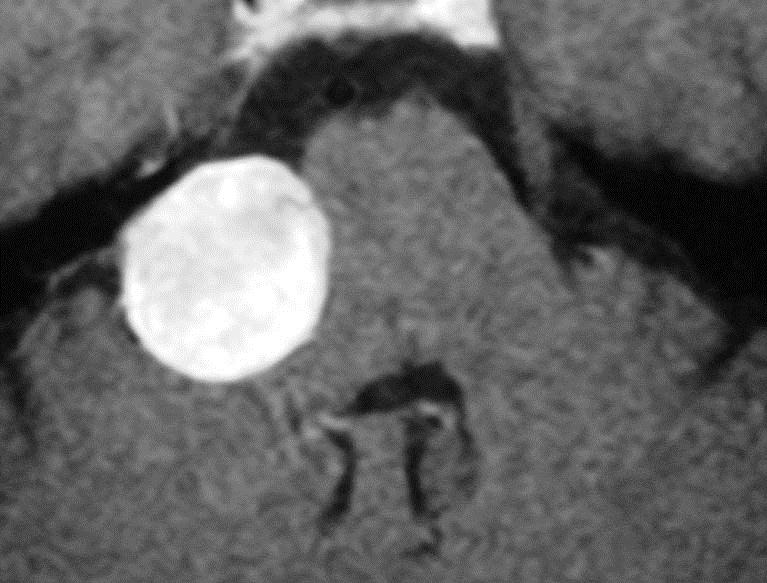
- 三叉神経そのものから発生した腫瘍。
三叉神経痛と顔のしびれがあり、典型的な三叉神経痛ではありません。
トップに戻る後頭神経痛
2010/01/01年末に、後頭神経痛の患者様が、立て続けに来院されました。後頭神経痛は、大後頭神経及び小後頭神経の支配領域に一致した発作性の突くような痛みです。
私達がよく経験する大後頭神経痛の特徴を示します。
- 大後頭神経の支配領域に一致した痛みです。
- ビリッとする電撃痛です。
- 持続時間は、一瞬のことが多く、長くても数秒です。
- 痛みのない間欠期が存在します。間欠期にしびれ感・違和感などが残ることがあります。
- 多くの場合、圧痛点が存在します。
- 頚や肩のこりを伴うことが多い。
帯状疱疹ウイルスによる頭痛:頭痛の性状は、大後頭神経痛とよく似ています。この疾患は、大後頭神経領域に痛みが出現し、数日後にその支配領域に発赤・疱疹が出現します。三叉神経領域に出現する帯状疱疹ウイルスによる顔面痛は、発赤・疱疹が見えやすいので診断は容易ですが、後頭神経領域のものは、頭髪に隠れ、見落とすことがあります。私達は、帯状疱疹ウイルスによる頭痛・顔面痛については、皮膚科医師・麻酔科医師と相談して治療しています。
トップに戻る後頭神経の図譜
2010/09/01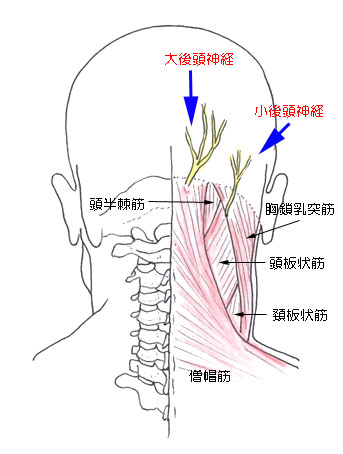
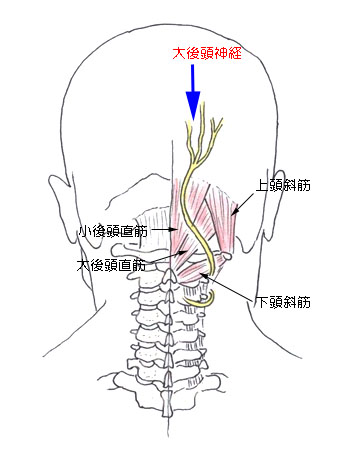
大後頭神経と小後頭神経の走行を示します。
後頭神経痛は、これらの支配神経の領域に痛みが出現します。トップに戻る後頭神経痛の治療について
2011/01/01- NSAIDsなどの消炎鎮痛剤をベースに使用します。
- ビタミンB12(メチコバール)は有効とされています。
- 後頭神経の解剖を考えると、後頭神経は後頭筋群を通ります。肩こりなども併発することが多く、筋弛緩剤を組み合わせます。
- 後頭神経ブロックは有効な方法です。
- 神経痛なのでカルバマゼピンなどを使用することもありますが、副作用の点を考えると後頭神経痛に対してカルバマゼピンの使用頻度は低いのが現状です。
トップに戻る